Zusammenfassung
Die pulmonale Hypertension (PH) ist eine progressive Gefäßerkrankung und führt über eine Widerstands- und/oder Druckerhöhung im kleinen Kreislauf zu einem fortschreitenden Rechtsherzversagen. Auch wenn mithilfe aktueller medikamentöser Therapien eine deutliche Verbesserung der Lebensqualität und des Überlebens der Betroffenen erreicht werden konnte, bleibt die PH eine zumeist nichtheilbare Erkrankung, die im fortgeschrittenen Stadium eine Lungentransplantation notwendig macht. Interventionelle Verfahren, wie die Anlage eines interatrialen Shunts (z. B. durch atriale Septostomie oder den Atrial Flow Regulator) oder eines Reversed Potts Shunt, verbessern die RV-Funktion und die ventrikuläre Interaktion durch Schaffung einer prä- oder posttrikuspidalen „Eisenmenger-Physiologie“ und stellen eine Überbrückung oder sogar Alternative zur Lungentransplantation dar. Bei Patienten mit segmentaler PH oder chronisch thrombembolischer pulmonaler Hypertension (CTEPH) stellt die Ballonangioplastie eine bereits etablierte Intervention zur Verbesserung der pulmonalen Perfusion und damit rechtsventrikulären (RV-)Funktion dar. Dagegen ist die pulmonalarterielle Denervation ein neuartiges Verfahren, mit dem Ziel, die neurohumorale Dysregulation bei PH positiv zu beeinflussen. Der individuelle Einsatz solcher Interventionen, additiv zu den bereits etablierten medikamentösen Therapien, erweitert die Behandlungsmöglichkeiten und kann die Prognose betroffener Patienten noch weiter verbessern.
Abstract
Pulmonary hypertension (PH) is a hemodynamic condition characterized by increased vascular resistance and/or pressure leading to right heart failure over time. Currently established pharmacological treatments mainly target the vascular pathobiology of the disease and have significantly improved the quality of life and outcomes of affected patients; however, despite these advances PH remains an incurable disease with lung transplantation being the only palliative treatment option for end stage disease. As bridging, interventional procedures such as the creation of an interatrial shunt (by atrial septostomy or atrial flow regulator) or reversed Potts shunt mimics a pre-tricuspid or post-tricuspid “Eisenmenger physiology” and results in improved right ventricular (RV) function and increased cardiac output. For patients with segmental PH or chronic thromboembolic pulmonary hypertension (CTPEH), balloon angioplasty represents an already established interventional strategy to improve pulmonary perfusion and thereby RV function. Finally, pulmonary artery denervation is a novel interventional procedure addressing the neurohumoral dysregulation in PH and might become a promising additional treatment strategy. The individualized combination of such procedures with established medicinal therapy augments treatment options and can further improve outcomes of patients.
Avoid common mistakes on your manuscript.
Einleitung
Der pulmonalen Hypertension (PH) liegt unabhängig von der Genese eine fortschreitende Erkrankung der Lungengefäße zugrunde. Sie führt im Verlauf zu einer progredienten Druck- und/oder Widerstandserhöhung in den Pulmonalarterien (PA) mit konsekutiver fortschreitender Rechtsherzbelastung. Definitionsgemäß liegt eine PH ab einem invasiv gemessenen pulmonalarteriellen Mitteldruck (mPAP) von 20 mm Hg vor [1, 2]. Aufgrund der initial unspezifischen Symptome wird die PH bei Kindern aber oftmals erst in weit fortgeschrittenen Stadien, meist bei bereits ausgeprägter Rechtsherzdysfunktion, diagnostiziert [3].
Medikamentöse Therapien setzen an den unterschiedlichen Signalwegen (Endothelin, NO, Prostazyklin), die der Entstehung der PH zugeordnet werden, an und führen damit zu einem „re-remodeling“ der Gefäße und Hintanhalten der fortschreitenden Gefäßerkrankung. Die Prognose betroffener Kindern hat sich dadurch deutlich gebessert; das 5‑Jahres-Überleben beträgt ab Diagnosestellung 80 % [4, 5]. Dennoch ist keine der angewendeten Substanzen kurativ; in fortgeschrittenen Stadien überleben schwer betroffene Patienten mit einer WHO-Funktionsklasse 4 im Mittel weniger als 2 Jahre, sodass eine Lungentransplantation (LTX) bisher die einzige palliierende Therapieoption darstellt. Diese ist allerdings mit einem mittleren Überleben von derzeit 7 Jahren prognostisch ebenfalls eingeschränkt [6, 7].
Neue und etablierte interventionelle Therapiekonzepte setzen jenseits der Gefäßpathologie an und beruhen auf hämodynamischen Überlegungen hinsichtlich rechtsventrikulärer Funktion und interventrikulärem Zusammenspiel, neurohumoralen Aspekten sowie anatomischen Besonderheiten. Im vorliegenden Beitrag werden diese pathophysiologischen Überlegungen, die daraus resultierenden möglichen Therapieverfahren und die aktuelle Datenlage dazu näher erläutert.
Pathophysiologie der ventrikulären Interaktion – interatrialer Shunt und reversed Potts Shunt (rPS) – Rationale
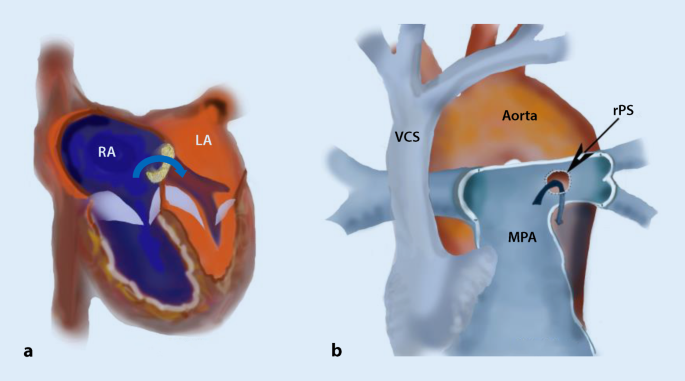
Das Rechtsherzversagen zeigt sich mit zunehmender Dilatation und Dysfunktion des rechten Ventrikels (RV), Anstieg des rechtsventrikulären enddiastolischen Drucks und zunehmendem Shift des interventrikulären Septums nach links. Die dadurch bedingte Einschränkung der linksventrikulären Füllung, der reduzierte Auswurf des dysfunktionalen RV und letztlich auch des linken Ventrikels (LV) führen zum Gesamtbild des erniedrigten Herzzeitvolumens (HZV) (Tab. 1). Interventionelle Maßnahmen wie die Kreation/Erweiterung eines interatrialen Shunts (IAS) oder der Reversed Potts Shunt (rPS; Kommunikation zwischen der linken Pulmonalarterie [LPA] und der Aorta descendens; Abb. 1, Tab. 1) können den rechten Ventrikel entlasten, die Interaktion zwischen rechtem und linkem Ventrikel positiv beeinflussen und das reduzierte HZV erhöhen. Beide Interventionen basieren auf der Beobachtung, dass Patienten mit einer Eisenmenger(EM)-Physiologie eine im Vergleich zu iPAH-Patienten bessere Rechtsherzfunktion und damit ein längeres Überleben aufweisen. Ihre Anwendung führt über eine Konversion in eine „EM-Physiologie“ mit prä- oder posttrikuspidalem Rechts-links-Shunt zu einer verbesserten RV-Funktion [8, 9] In den aktuell gültigen Leitlinien sind diese beiden Maßnahmen als optionale palliative Prozeduren vor einer LTX abgebildet [2, 10].
Interatrialer Shunt
Die katheterinterventionelle Schaffung oder Vergrößerung einer interatrialen Kommunikation mithilfe der Atrioseptostomie (AS) wird bei zyanotischen Herzfehlern bereits lange angewendet und wurde 1966 erstmals als sog. Rashkind-Prozedur zur Versorgung von Neugeborenen mit Transposition der großen Arterien eingeführt [11,12,13,14]. Im Zusammenhang mit einer PH erfolgte eine AS erstmals 1983 bei einer 22-jährigen Frau mit schwerer therapierrefraktärer iPAH [15]. Seither wurden zahlreiche Fallstudien sowohl bei Kindern als auch bei Erwachsenen mit vielversprechenden Ergebnissen publiziert [16,17,18]. Die Fenestrierung des interatrialen Septums wird auch in der Behandlung der linksherzinsuffizienzassoziierten kombinierten prä- und postkapillären PH sowie bei isolierter postkapillärer PH angewendet [19,20,21].
Hämodynamische Aspekte
Grundvoraussetzung für den Erfolg der Fenestrierung des Vorhofseptums ist die Schaffung einer „definierten“ Defektgröße im Sinne eines restriktiven Defekts. um eine nichttolerierbare Zyanose (durch unkontrollierten R‑L-Shunt) zu vermeiden, gleichzeitig aber eine effektive Zunahme des HZV zu gewährleisten. Der Defektdurchmesser soll dafür bei Kindern einer Defekt-Gesamtseptum-Ratio < 20 % entsprechen [19, 21]. Anhand von Flow-Modellen wird ein R‑L-Shunt, der zu einer Zunahme der Shunt-Fraktion von 11–15 % des ursprünglichen HZV führt, als ideal für eine gute Balance zwischen einer Steigerung des HZV und einer Hypoxämie angesehen [22, 23]. Ziele sind ein Abfall der Sauerstoffsättigung um nicht mehr als 10 % bzw. ein Anstieg des linksatrialen Drucks auf nicht höher als 18 mm Hg [18, 21]. Die absolute Defektgröße ist für jeden Patienten entsprechend der spezifischen Hämodynamik individuell.
Ziel ist die Balance zwischen der Steigerung des HZV und einer tolerierbaren Hypoxämie
Der geschaffene R‑L-Shunt führt zur Dekompression des rechten Herzens mit verbesserter Rechtsherzfunktion und einer Erhöhung der linksventrikulären Vorlast mit Anstieg des HZV (Tab. 1), der PAP bleibt jedoch unverändert [18, 24]. Zusätzlich wird die prognostisch ungünstige Überaktivierung des Sympathikus reduziert [25, 26].
Eine weitere wichtige Indikation der AS sind PH-Krisen und/oder kardiale Synkopen. Dabei bewirken unterschiedliche Stressoren (Schmerz, Fieber etc.) durch ein zumeist hyperreagibles pulmonales Gefäßbett einen akuten massiven Druckanstieg in der Lunge, mit konsekutiv plötzlichem Füllungsverlust des linken Ventrikels, der folglich „trocken“ pumpt. Der daraus resultierende Low Cardiac Output manifestiert sich klinisch mit pektanginösen Schmerzen (koronararterielle Ischämie) bis hin zu Bewusstseinsverlust (zerebrale Minderperfusion) und Tod. Kinder, die sich mit solchen Krisen präsentieren, können im Intervall eine gut erhaltene RV-Funktion mit niedrigem rechtsatrialen Druck (RAP) haben und über dem interatrialen Defekt auch einen L‑R- bzw. bidirektionalen Shunt aufweisen. Im Fall der PH-Krise ermöglicht der geschaffene Defekt einen R‑L-Shunt als „Pop-off“-Ventil und erhält ein ausreichendes HZV auf Kosten einer zunehmenden generalisierten Zyanose (Tab. 1). Die Effektivität einer interatrialen Kommunikation ist sowohl für die Reduktion von Synkopen als auch bei Entwöhnung von einer ECMO belegt [27, 28].
Derzeit wird die Indikation zur Herstellung einer interatrialen Kommunikation spät im Krankheitsverlauf gestellt, wenn bereits eine schwere RV-Dysfunktion vorliegt (Tab. 2). Dadurch erhöht sich jedoch das Risiko des Eingriffs, sodass die Intervention inzwischen zunehmend früher – wenn der zentrale Venendruck noch nicht exzessiv erhöht ist (RAP 9 ± 5 mm Hg) – überlegt werden sollte [17, 29]. Die Festlegung des „optimalen“ Zeitpunkts ist anhand der publizierten Daten nicht möglich und Gegenstand künftiger Überlegungen.
Technische Aspekte
Nach transseptaler Punktion soll eine schrittweise graduelle Ballondilatation eine effektive Druckentlastung ohne Erzeugung einer übermäßigen Zyanose erzielen. Bei Kindern wird dafür ein Defektdurchmesser zwischen 4 und maximal 10 mm, bei Erwachsenen zwischen 8 und 10 mm als ideal angesehen. Die notwendige Größe des Defekts wird auch von der Höhe des RAP bestimmt [30,31,32]. Bei Rechtsherzversagen mit deutlich erhöhtem RAP sollte der Defekt nicht größer als 4 mm sein, um eine schwere Hypoxämie zu vermeiden [19, 30]. Ist ein persistierendes Foramen ovale (PFO) vorhanden, kann dieses schrittweise mithilfe der Ballondilatation aufgedehnt werden. Um eine unkontrollierte Hypoxämie zu vermeiden, sollte immer ein ASD-Okkluder zum evtl. Verschluss eines zu großen Defekts zur Verfügung stehen. Andererseits verschließen sich im Langzeitverlauf 10–30 % der Defekte, die mithilfe der Ballondilatation generiert wurden, spontan [19, 33].
Bei besonders dicken Septen ist die Herstellung eines effektiven interatrialen Shunts durch alleinige Ballondilatation evtl. nicht möglich. Um auch in diesen Fällen definierte Defekte zu kreieren, werden Stents oder fenestrierte Okkluder notwendig [13, 17, 34, 35]. Ein speziell für diesen Zweck entwickeltes Implantat, der Atrial Flow Regulator (AFR™, Occlutech, Schweden; Abb. 2), ist eine Weiterentwicklung des ASD-Okkluders. In das aus Nitinol bestehenden Doppelscheibenimplantat ist ein vordefinierter zentraler Defekt eingearbeitet. Es sind Okkluder mit Defektgrößen von 6, 8 und 10 mm erhältlich, das Shunt-Volumen kann dadurch individuell festgelegt werden, auch dann, wenn beispielsweise der initial mithilfe der Ballondilatation geschaffene Defekt zu groß war [36, 37]. Seit der Erstbeschreibung 2015 wird diese Methode sowohl bei der PAH-assoziierten Rechtsherzinsuffizienz als auch bei Linksherzinsuffizienz angewendet [37, 38]. Die publizierten Erfahrungen deuten darauf hin, dass die Anwendung dieses Device sicher ist und praktikabler als Stents oder eigenhändig fenestrierte ASD-Okkluder. Auch für das Kindesalter liegen bereits erste Erfahrungen vor [39, 40].
Risiko und Langzeitverlauf
Nach der Etablierung eines interatrialen R‑L-Shunts mit und ohne Device-Implantation müssen die Patienten antikoaguliert werden. Erwachsene erhalten Vitamin-K-Antagonisten, die ohnehin Teil des Therapiealgorithmus sind; Kinder werden mit Aspirin (2–5 mg/kgKG und Tag) ± Clopidogrel (1 mg/kgKG und Tag) behandelt [40]. Eine Evidenz zum Vorgehen, um thrombembolische Ereignisse zu vermeiden, liegt nicht vor.
Bei Kindern wird ein Defektdurchmesser zwischen 4 und maximal 10 mm als ideal angesehen
Daten über die Langzeitprognose nach Herstellung eines interatrialen Shunts sind aufgrund mangelnder kontrollierter Studien limitiert. Basierend auf den bei Kindern vorliegenden Erfahrungen mit der Anwendung bei angeborenen Herzfehlern und Kardiomyopathien ist die Methode als relativ sicher einzustufen, vorausgesetzt sie wird in Zentren mit entsprechender Expertise für derartige Interventionen und für PH durchgeführt. Die periprozedurale Mortalität beträgt für Kinder und Erwachsene 5–10 % [17, 18, 33]. Die Mortalität erhöht sich, je ausgeprägter das Rechtsherzversagen zum Zeitpunkt der Intervention ist, zumeist aufgrund einer unerwartet ausgeprägten Hypoxämie. Entsprechend den aktuellen Leitlinien stellen ein RAP > 20 mm Hg, ein PVRI > 55 Wood Units (WU)/m2 oder ein LVEDP > 18 mm Hg und eine Sauerstoffsättigung < 90 % bei Raumluft eine Kontraindikation dar. In diesen Fällen beträgt die Mortalität bis zu 25 % [15, 18, 33].
Reversed Potts Shunt
Der Potts Shunt (Anastomose zwischen Aorta descendens und LPA) wurde in seiner ursprünglichen Form bereits vor mehr als 50 Jahren zur palliativen Versorgung von Säuglingen mit zyanotischen Herzfehlern angewendet (Fallot-Tetralogie, Pulmonalatresie etc., [41]). Der Reversed Potts Shunt wurde erstmals 2004 bei 2 Kindern mit suprasystemsicher PAH eingesetzt [42].
Die normale Aufsättigung der koronararteriellen und zerebralen Perfusion ist beim rPS sichergestellt
Das Konzept ist, bei suprasystemischer PH einen Blutfluss in die entgegengesetzte Richtung (R‑L) aus der Pulmonalarterie (PA) in die Aorta zu gewährleisten und damit eine Entlastung der unter Hochdruck stehenden Lungengefäße – im Idealfall einen Druckausgleich zwischen System- und Pulmonalkreislauf, ähnlich der EM-Physiologie – zu erreichen (Tab. 1). Die Druckentlastung führt zur Dekompression des RV und zu einer Verbesserung der RV-Funktion sowie durch den Rückgang des nach links gerichteten Shift des interventrikulären Septums zu einer verbesserten diastolischen Füllung des LV. Im Gegensatz zum interatrialen Shunt kommt es beim rPS zu einer Untersättigung ausschließlich der unteren Körperhälfte. Die sichergestellte normale Aufsättigung der koronararteriellen und zerebralen Perfusion stellt den Hauptvorteil im Vergleich dar.
Technische Aspekte
Die Erstbeschreibung beruht auf einem chirurgischen Verfahren via lateraler Thorakotomie, bei dem die LPA direkt mit der Aorta descendens anastomosiert wird, im Einzelfall aber auch ein Conduit implantiert werden muss [42]. Diese Operation wird ohne Herz-Lungen-Maschine (HLM) durchgeführt. In manchen Zentren erfolgt sie prospektiv unter extrakorporaler Kreislaufunterstützung (ECMO), um die damit einhergehenden hämodynamischen Veränderungen besser zu kontrollieren [42,43,44].
Katheterinterventionell kann ein funktioneller rPS durch eine Stent-Implantation in den Ductus arteriosus oder durch Konnexion von LPA und Aorta mithilfe der Punktion oder Radiofrequenzperforation und anschließender Stent-Implantation erfolgen [45,46,47]; Letztere ist mit einer deutlich höheren Komplikationsrate verbunden [45, 48].
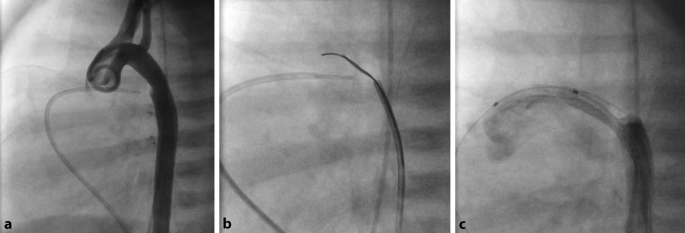
Die Stent-Implantation in den Ductus arteriosus ist ein gut etabliertes Verfahren, das bei ductusabhängigen Herzfehlern schon lange eingesetzt wird und mittlerweile auch bei unterschiedlichen PH-Formen (präkapillär sowie postkapillär z. B. bei Borderline-LV mit PH) zur Anwendung kommt [11, 46, 49, 50]. Oft kann ein rudimentärer Ductus arteriosus oder eine aortale Ductus-Ampulle angiographisch dargestellt, rekanalisiert und mithilfe der graduellen Ballondilatation und schließlich Stent-Implantation wiedereröffnet werden (Abb. 3). Grundvoraussetzungen für alle Methoden sind die Durchführung durch erfahrene Interventionisten, die ECMO-Bereitschaft und ein chirurgisches Team im Hintergrund.
Interventioneller Reversed Potts Shunt bei einem Säugling mit suprasystemischer PAH an der venoarteriellen ECMO. Echokardiographisch konnte kein PDA dargestellt werden, angiographische Anfärbung der aortalen Ductus-Ampulle, jedoch kein Gefäßlumen eines Ductus arteriosus (a). Sondierung des verschlossenen Ductus arteriosus mithilfe eines Koronardrahts (b), Rekanalisierung und Dilatation mithilfe eines 1,5-mm-Koronarballons und anschließende Stent-Implantation (4 × 18 mm und 4 × 15 mm Biotronic, Pro-Kinetic Energy™ Stents, Berlin, Deutschland). Die abschließende Angiographie zeigt einen vollständig durchgängigen gestenteten Ductus arteriosus (c)
Hämodynamische Aspekte
Ziel ist, eine effektive Druckentlastung ohne ausgeprägte Untersättigung zu erreichen. Dafür wird eine Sauerstoffsättigungsdifferenz zwischen rechtem Oberarm und der unteren Extremität von maximal 10–15 % bzw. ein echokardiographisch gemessener Dopplergradient über dem Shunt von nicht mehr als 10 mm Hg angestrebt [46, 48, 51]. Ist der Shunt zu klein, kommt es nur zu unzureichender Druckentlastung. Ein zu großer Shunt hingegen löst durch einen überschießenden R‑L-Shunt eine ausgeprägte Hypoxämie (der unteren Extremität) aus und trägt das Risiko des plötzlichen Wegfalls der LV-Vorlast und einer veränderten LV-Geometrie mit der Folge eines akuten Abfalls des systemischen Auswurfs bis hin zur linkskardialen Dekompensation [20, 46, 48, 52]. Ein echokardiographisch dokumentierter retrograder Fluss in der Aorta ascendens weist auf einen zu großen Shunt hin; in solchen Fällen muss der rPS verkleinert oder verschlossen werden. Bei interventionell angelegten Shunts sollte eine allmähliche Adaptation mit einem initial restriktiven Fluss angestrebt werden. Der Stent kann dann schrittweise, abhängig vom HZV und der LV-Adaptation, vergrößert werden. Generell richtet sich die Größe des Shunts nach dem Durchmesser der deszendierenden Aorta und sollte final etwa 80–90 % davon betragen [43, 46, 48, 53]. Anhand von bisherigen klinischen Erfahrungen und computerbasierten Simulationsmodellen wird ein Shunt-Durchmesser von 4 mm bei Neugeborenen und Säuglingen sowie von 6–10 mm bei größeren Kindern als effektiv angesehen [46, 53, 54].
Ein zu großer Shunt trägt das Risiko eines akuten Abfalls des systemischen Auswurfs
Die Anwendung des rPS erfolgte bisher vorwiegend bei Patienten mit suprasystemischer PH. Bei systemischem oder subsystemischem PAP wirkt sich der daraus resultierende L‑R-Shunt negativ auf das pulmonale Gefäßbett aus; dies gilt auch bei Patienten mit nur intermittierend suprasystemischen Druckwerten (z. B. nur bei Belastung). Auch bei einem sehr dysfunktionalen RV, der keinen adäquaten Druck mehr aufbauen kann, wird über den rPS kein effektiver R‑L-Shunt erreicht [53]. Ein unidirektionaler rPS durch chirurgische Implantation eines klappentragenden Conduits ermöglicht einen selektiven R‑L-Shunt, während eine Shunt-Umkehr (L‑R-Shunt) bei niedrigeren pulmonalen Druckverhältnissen verhindert wird [43, 44].
Reversed Potts Shunt bei interatrialer Kommunikation.
Eine besondere Überlegung ergibt sich bei Patienten mit bereits bestehendem ASD, über den je nach PAP und Compliance des RV ein L‑R- oder R‑L-Shunt bestehen kann. Bei großem Defekt, der durch einen R‑L-Shunt zur Füllung des LV beiträgt, kann die Anlage des rPS durch Entlastung des RV einen akuten Abfall der LV-Füllung bis hin zu einem fatalen Abfall des HZV induzieren bzw. verstärken (Tab. 1). Daher sollten große ASD vor oder im Rahmen der Potts-Shunt-Anlage verschlossen oder verkleinert werden (3–6 mm, [44, 55]). Kann ein ASD nicht interventionell verschlossen oder größenreduziert werden, bedarf es einer sorgfältigen Abwägung des Risikos eines operativen Verschlusses gegen den Benefit des rPS. Aktuell gibt es keine einheitlichen Richtlinien für solche Szenarien.
Risiko und Langzeitverlauf
Positive hämodynamische Effekte, die durch einen rPS erreicht werden, führen über einen Abfall des PAP mit nachfolgender Dekompression des RV zu einer Verbesserung der Rechtsherzfunktion, der Belastbarkeit und der WHO-Funktionsklasse. Bei kleineren Kindern konnte ein verbessertes Gedeihen gezeigt werden. Am beeindruckendsten ist, dass in zahlreichen Fällen auch die medikamentöse Therapie mit systemischen Prostazyklinen beendet werden konnte [56,57,58]. Die kürzlich publizierte internationale Potts-Registerstudie fasst die Langzeitergebnisse von insgesamt 110 Kindern zusammen. Das 5‑Jahres-Überleben betrug 58 % für die Gesamtpopulation und 68 % für diejenigen, die nach Hause entlassen werden konnten. Diese Daten sind nahezu vergleichbar mit dem Überleben von Kindern mit PH nach einer LTX (5-Jahres-Überleben: iPAH 64 %, non-iPAH 43 %, [58]). Dies deutet darauf hin, dass der rPS nicht nur eine effiziente lebensverlängernde Maßnahme vor Transplantation, sondern auch eine Alternative dazu sein kann. Bei Patienten mit suprasystemischem PAP und RV-Versagen scheint der rPS einer interatrialen Kommunikation überlegen zu sein [53, 54].
Daten der Potts-Registerstudie deuten darauf hin, dass rPS auch eine Alternative zur LTX sein kann
Dennoch ist der rPS mit einem relativ hohem Risiko verbunden; die Krankenhausmortalität beträgt 15 % [58]. Unter den interventionellen Methoden wies der durch eine Nadelperforation hergestellte Shunt eine Mortalität bis zu 40 % auf, weswegen dieses Verfahren teilweise bereits wieder verlassen wurde [45, 48, 53]. Darüber hinaus haben Patienten auf der Intensivstation, mit medikamentöser Kreislaufunterstützung oder an der ECMO sowie Patienten mit vorbestehender Lungenerkrankung und Hypoxie ein höheres Risiko. Die meisten im Krankenhaus dokumentierten Todesfälle waren auf ein Herz-Kreislauf-Versagen durch einen akuten Abfall des HZV aufgrund eines unkontrollierten Shunt-Flusses (s. Abschnitt „Hämodynamische Aspekte“) zurückzuführen [52, 58]. Engmaschige Verlaufskontrollen sind notwendig, da sich bei Stents Obstruktionen und bei klappendtragenden Conduits Dysfunktion durch Insuffizienz oder Verkalkung entwickeln können [44, 52, 58]. Eine Antikoagulation mit Aspirin, evtl. auch in Kombination mit Clopidogrel, sowie eine Endokarditsprophylaxe bei klappentragenden Conduits sind nötig [48].
Vor der Anlage eines rPS sollte im Hinblick auf eine mögliche LTX das Transplantationsteam einbezogen werden, da ein solcher Shunt ein perioperatives Risiko im Rahmen der Transplantation darstellen kann. Interventionell etablierte rPS können unmittelbar vorher mit einem Device verschlossen werden [52, 59, 60].
Derzeit besteht keine explizite Empfehlung hinsichtlich der Patientenselektion und Kontraindikation. Der rPS wurde als Endstage-Therapieverfahren bei schwerer suprasystemischer PH mit RV-Versagen eingeführt. Ob dieses Verfahren bereits früher im Krankheitsverlauf implementiert werden sollte, wird diskutiert. In diesem Fall wäre der unidirektionale Shunt die Methode der Wahl. In Zukunft bleibt zu klären, ob und wie dies auch bei kleineren Kindern – idealerweise interventionell – angewendet werden kann.
Pulmonalarterielle Denervation
Einen weiteren Therapieansatz stellt die Modulation der neurohumoralen Achse dar. Inzwischen sind für die PAH Hochregulierungen des sympathischen Nervensystems sowie des Renin-Angiotensin-Aldosteron-Systems (RAAS) bekannt [26, 61,62,63]. Eine chronische Sympathikusaktivierung bei erwachsenen PH-Patienten ist mit einer schlechteren Prognose assoziiert [25, 26, 62,63,64]. Die medikamentöse Modulation der neurohumoralen Achse durch Blockierung des RAAS-Systems oder auch die vorsichtige Anwendung von β‑Blockern führte in Studien bei Erwachsenen mit PAH zu Verbesserungen der Rechtsherzfunktion und der Belastbarkeit sowie zur Senkung des PAP [65,66,67]. Allerdings sind diese Therapien, insbesondere die β‑Blockade aufgrund systemischer Nebenwirkungen wie Hypotension und erniedrigter Herzfrequenz, nicht in den Leitlinien verankert.
Die PADN ist bislang als eine experimentelle Maßnahme anzusehen
Die PADN stellt eine neue, minimal-invasive katheterbasierte Methode dar, bei der die Sympathikusaktivierung ohne bzw. mit nur minimalen systemischen Nebenwirkungen blockiert werden kann. Dies erfolgt durch Ablation im Bereich der PA-Bifurkation, die perivaskulär mit einem dichten Nervengeflecht aus vorwiegend sympathischen Nervenfasern ausgestattet ist. Die häufigsten interventionellen Methoden sind die Radiofrequenzablation und die Ablation mithilfe einer Energieabgabe durch endovaskulären Ultraschall [68, 69]. Der Ablationskatheter wird in den PA-Hauptstamm eingebracht und Energie an die in der Adventitia gelegenen Nervenfasern abgegeben. Die aktuell verfügbaren Daten über die Anwendung der PADN bei Patienten mit unterschiedlichen PH-Ätiologien deuten darauf hin, dass dieses Verfahren sicher durchgeführt werden kann sowie mit günstigen hämodynamischen Effekten und einer Verbesserung der Belastbarkeit assoziiert ist [68,69,70].
Trotz dieser vielversprechenden Ergebnisse muss diese Methode bis zum Vorliegen größerer Studienergebnisse als eine noch experimentelle Maßnahme angesehen werden. Die PADN ist eine irreversible und letztlich gewebszerstörende Prozedur. Langzeitdaten von Patienten, die mit diesem Verfahren behandelt wurden, stehen noch aus. Bei Kindern mit PH wurde die PADN bislang noch nicht durchgeführt. Das Konzept, die erhöhte Sympathikusaktivierung ohne systemische Nebenwirkungen zu reduzieren, könnte aber auch für Kinder eine vielversprechend additive therapeutische Option darstellen.
Ballonangioplastie
Bei Erwachsenen kommt dieses Verfahren hauptsächlich bei der CTEPH als Alternative zur operativen pulmonalen Endarteriektomie zur Anwendung [10]. Im Kindesalter ist die CTEPH selten; hier wird die Ballonangioplastie häufig bei komplexen Herzfehlern mit segmentaler PH eingesetzt (z. B. bei Pulmonalatresie mit VSD und MAPCA, [71,72,73]). Ziel ist die Rekrutierung von Pulmonalgefäßen, um den Gesamtquerschnitt des pulmonalen Gefäßbetts zu erhöhen und damit den PVR zu senken. Die Dilatation stenotischer Gefäße wird im Sinne einer kombinierten Strategie zusammen mit chirurgischen Verfahren mitunter auch in Kombination mit pulmonalvasoaktiven Therapien durchgeführt.
Fazit für die Praxis
-
Die Behandlung von Patienten mit pulmonaler Hypertension (PH) erfordert eine differenzierte und interdisziplinäre Vorgehensweise.
-
Die oben genannten interventionellen Maßnahmen stellen eine effiziente therapeutische Erweiterung – additiv zu den bereits etablierten medikamentösen Therapien – dar. Deren Einsatz sollte nach kritischer individueller Risiko-Nutzen-Abwägung erfolgen.
-
Algorithmen für eine adäquate Patientenselektion sowie technische Weiterentwicklungen von Implantaten, die auch im Kindesalter anwendbar sind, werden in Zukunft die Möglichkeiten und die Sicherheit dieser Verfahren steigern und deren Anwendung vielleicht auch in früheren Krankheitsstadien möglich machen. Damit könnte die Gesamtprognose betroffener Patienten weiter verbessert werden.
Abbreviations
- AFR™:
-
Atrial Flow Regulator
- AS:
-
Atrioseptostomie
- ASD:
-
„Atrial septal defect“ (Vorhofseptumdefekt)
- CTEPH:
-
Chronisch thrombembolische pulmonale Hypertension
- ECMO:
-
„Extracorporeal membrane oxygenation“ (extrakorporale Membranoxygenierung)
- EM:
-
Eisenmenger
- HLM:
-
Herz-Lungen-Maschine
- HZV:
-
Herzzeitvolumen
- IAS:
-
Interatrialer Shunt
- IPAH:
-
Idiopathische pulmonalarterielle Hypertension
- IVS:
-
Interventrikuläres Septum
- LA:
-
Linkes Atrium
- LPA:
-
Linke Pulmonalarterie
- LV:
-
Linker Ventrikel
- LVEDP:
-
Linksventrikulärer enddiastolischer Druck
- LTX:
-
Lungentransplantation
- MAPCA:
-
„Major aortopulmonary collateral artery“
- MPA:
-
Pulmonalarterienhauptstamm
- mPAP:
-
Pulmonalarterieller Mitteldruck
- NO:
-
Stickstoffmonoxid
- PA:
-
Pulmonalarterie
- PADN:
-
Pulmonalarterielle Denervation
- PFO:
-
Persistierendes Foramen ovale
- PVRI:
-
Pulmonalvaskulärer Widerstandsindex
- RA:
-
Rechtes Atrium
- RAP:
-
Rechtsatrialer Druck
- RAAS:
-
Renin-Angiotensin-Aldosteron-System
- rPS:
-
Reversed Potts Shunt
- RV:
-
Rechter Ventrikel
- VSD:
-
Ventrikelseptumdefekt
Literatur
Simonneau G, Montani D, Celermajer DS, Denton CP, Gatzoulis MA, Krowka M et al (2019) Haemodynamic definitions and updated clinical classification of pulmonary hypertension. Eur Respir J 53(1):1801913
Hansmann G, Koestenberger M, Alastalo TP, Apitz C, Austin ED, Bonnet D et al (2019) 2019 updated consensus statement on the diagnosis and treatment of pediatric pulmonary hypertension: The European Pediatric Pulmonary Vascular Disease Network (EPPVDN), endorsed by AEPC, ESPR and ISHLT. J Heart Lung Transplant 38(9):879–901
Beghetti M, Berger RMF (2014) The challenges in paediatric pulmonary arterial hypertension. Eur Respir Rev 23(134):498–504
Barst RJ, McGoon MD, Elliott CG, Foreman AJ, Miller DP, Ivy DD (2012) Survival in childhood pulmonary arterial hypertension: insights from the registry to evaluate early and long-term pulmonary arterial hypertension disease management. Circulation 125(1):113–122
Zijlstra WMH, Douwes JM, Rosenzweig EB, Schokker S, Krishnan U, Roofthooft MTR et al (2014) Survival differences in pediatric pulmonary arterial hypertension. J Am Coll Cardiol 63(20):2159–2169
Goldstein BS, Sweet SC, Mao J, Huddleston CB, Grady RM (2011) Lung transplantation in children with idiopathic pulmonary arterial hypertension: an 18-year experience. J Heart Lung Transplant 30(10):1148–1152
Goldfarb SB, Hayes D, Levvey BJ, Cherikh WS, Chambers DC, Khush KK et al (2018) The International Thoracic Organ Transplant Registry of the International Society for Heart and Lung Transplantation: Twenty-first Pediatric Lung and Heart-Lung Transplantation Report—2018; Focus Theme: Multiorgan Transplantation. J Heart Lung Transplant 37(10):1196–1206
Hopkins WE (2005) The remarkable right ventricle of patients with Eisenmenger syndrome. Coron Artery Dis 16(1):19–25
Hopkins WE, Ochoa LL, Richardson GW, Trulock EP (1996) Comparison of the hemodynamics and survival of adults with severe primary pulmonary hypertension or Eisenmenger syndrome. J Heart Lung Transplant 15(1 Pt 1):100–105
Galiè N, Humbert M, Vachiery JL, Gibbs S, Lang I, Torbicki A et al (2016) 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: The Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT). Eur Heart J 37(1):67–119
Ohye RG, Schranz D, D’Udekem Y (2016) Current therapy for hypoplastic left heart syndrome and related single ventricle lesions. Circulation 134(17):1265–1279
Schranz D, Bauer A, Reich B, Steinbrenner B, Recla S, Schmidt D et al (2015) Fifteen-year single center experience with the „Giessen Hybrid“ approach for hypoplastic left heart and variants: current strategies and outcomes. Pediatr Cardiol 36(2):365–373
Rupp S, Michel-Behnke I, Valeske K, Akintürk H, Schranz D (2007) Implantation of stents to ensure an adequate interatrial communication in patients with hypoplastic left heart syndrome. Cardiol Young 17(5):535–540
Rashkind WJ, Miller WW (1966) Creation of an atrial septal defect without thoracotomy. A palliative approach to complete transposition of the great arteries. JAMA 196(11):991–992 (Jun)
Rich S, Lam W (1983) Atrial septostomy as palliative therapy for refractory primary pulmonary hypertension. Am J Cardiol 51(9):1560–1561
Lammers AE, Derrick G, Haworth SG, Bonhoeffer P, Yates R (2007) Efficacy and long-term patency of fenestrated amplatzer devices in children. Catheter Cardiovasc Interv 70(4):578–584
Micheletti A (2006) Role of atrial septostomy in the treatment of children with pulmonary arterial hypertension. Heart 92(7):969–972
Sandoval J, Gomez-Arroyo J, Gaspar J, Pulido-Zamudio T (2015) Interventional and surgical therapeutic strategies for pulmonary arterial hypertension: beyond palliative treatments. J Cardiol 66(4):304–314
Bauer A, Esmaeili A, deRosa R, Voelkel NF, Schranz D (2019) Restrictive atrial communication in right and left heart failure. Transl Pediatr 8(2):133–139
Latus H, Yerebakan C, Akintuerk H, Schranz D (2016) Transcatheter interatrial communications for the treatment of left heart disease: application in the pediatric population. J Heart Lung Transplant 35(10):1274–1275
Schranz D, Akintuerk H, Esmaeili A, Latus H, Apitz C (2021) Heart failure therapy based on interventricular mechanics and cardio-vascular communications. Cardiovasc Diagn Ther 11(4):1080–1088
Zierer A, Melby SJ, Voeller RK, Moon MR (2009) Interatrial shunt for chronic pulmonary hypertension: differential impact of low-flow vs. high-flow shunting. Am J Physiol Circ Physiol 296(3):H639–H644
Weimar T, Watanabe Y, Kazui T, Lee US, Montecalvo A, Schuessler RB et al (2013) Impact of differential right-to-left shunting on systemic perfusion in pulmonary arterial hypertension. Catheter Cardiovasc Interv 81(5):888–895
Lammers AE, Haworth SG, Diller GP (2011) Atrial septostomy in patients with pulmonary hypertension: should it be recommended? Expert Rev Respir Med 5(3):363–376
Ciarka A, Vachièry JL, Houssière A, Gujic M, Stoupel E, Velez-Roa S et al (2007) Atrial septostomy decreases sympathetic overactivity in pulmonary arterial hypertension. Chest 131(6):1831–1837
Velez-Roa S, Ciarka A, Najem B, Vachiery JL, Naeije R, van de Borne P (2004) Increased sympathetic nerve activity in pulmonary artery hypertension. Circulation 110(10):1308–1312
Bauer A, Khalil M, Schmidt D, Bauer J, Esmaeili A, Apitz C et al (2018) Creation of a restrictive atrial communication in pulmonary arterial hypertension (PAH): effective palliation of syncope and end-stage heart failure. Pulm Circ 8(2):2045894018776518
Brackett SL, Deutsch N, Unegbu C (2020) Palliative balloon atrial septostomy in two pediatric patients with severe pulmonary arterial hypertension requiring extracorporeal membrane oxygenation support. Pulm Circ 10(3):1–3
Critser PJ, Evers PD, McGovern E, Cash M, Hirsch R (2020) Balloon atrial septostomy as initial therapy in pediatric pulmonary hypertension. Pulm Circ 10(4):2045894020958970
Schranz D, Akintuerk H, Voelkel NF (2017) „End-stage“ heart failure therapy: potential lessons from congenital heart disease: from pulmonary artery banding and interatrial communication to parallel circulation. Heart 103(4):262–267
Sandoval J, Rothman A, Pulido T (2001) Atrial septostomy for pulmonary hypertension. Clin Chest Med 22(3):547–560
Kaye D, Shah SJ, Borlaug BA, Gustafsson F, Komtebedde J, Kubo S et al (2014) Effects of an interatrial shunt on rest and exercise hemodynamics: results of a computer simulation in heart failure. J Card Fail 20(3):212–221
Keogh AM, Mayer E, Benza RL, Corris P, Dartevelle PG, Frost AE et al (2009) Interventional and surgical modalities of treatment in pulmonary hypertension. J Am Coll Cardiol 54(1 Suppl):S67–77
Roy AK, Gaine SP, Walsh KP (2013) Percutaneous atrial septostomy with modified butterfly stent and intracardiac echocardiographic guidance in a patient with syncope and refractory pulmonary arterial hypertension. Heart Lung Circ 22(8):668–671
Fraisse A, Chetaille P, Amin Z, Rouault F, Humbert M (2006) Use of Amplatzer fenestrated atrial septal defect device in a child with familial pulmonary hypertension. Pediatr Cardiol 27(6):759–762
Patel MB, Samuel BP, Girgis RE, Parlmer MA, Vettukattil JJ (2015) Implantable atrial flow regulator for severe, irreversible pulmonary arterial hypertension. EuroIntervention 11(6):706–709
Rajeshkumar R, Pavithran S, Sivakumar K, Vettukattil JJ (2017) Atrial septostomy with a predefined diameter using a novel occlutech atrial flow regulator improves symptoms and cardiac index in patients with severe pulmonary arterial hypertension. Catheter Cardiovasc Interv 90(7):1145–1153
Paitazoglou C, Özdemir R, Pfister R, Bergmann MW, Bartunek J, Kilic T et al (2019) The AFR-PRELIEVE trial: a prospective, non-randomised, pilot study to assess the Atrial Flow Regulator (AFR) in heart failure patients with either preserved or reduced ejection fraction. EuroIntervention 15(5):403–410
Manuri L, Calaciura RE, De Zorzi A, Oreto L, Raponi M, Lehner A et al (2018) Atrial flow regulator for failing Fontan circulation: an initial European experience. Interact CardioVasc Thorac Surg 27(5):761–764
Vanhie E, VandeKerckhove K, Haas NA, De Wolf D (2021) Atrial flow regulator for drug-resistant pulmonary hypertension in a young child. Catheter Cardiovasc Interv 97(6):E830–E834 (May)
Potts WJ (1946) Anastomosis of the aorta to a pulmonary artery: certain types in congenital heart disease. JAMA 132(11):627–631
Blanc J, Vouhé P, Bonnet D (2004) Potts shunt in patients with pulmonary hypertension. N Engl J Med 350(6):623
Lancaster TS, Shahanavaz S, Balzer DT, Sweet SC, Grady RM, Eghtesady P (2021) Midterm outcomes of the Potts shunt for pediatric pulmonary hypertension, with comparison to lung transplant. J Thorac Cardiovasc Surg 161(3):1139–1148
Rosenzweig EB, Ankola A, Krishnan U, Middlesworth W, Bacha E, Bacchetta M (2021) A novel unidirectional-valved shunt approach for end-stage pulmonary arterial hypertension: Early experience in adolescents and adults. J Thorac Cardiovasc Surg 161(4):1438–1446.e2. https://doi.org/10.1016/j.jtcvs.2019.10.149
Esch JJ, Shah PB, Cockrill BA, Farber HW, Landzberg MJ, Mehra MR et al (2013) Transcatheter Potts shunt creation in patients with severe pulmonary arterial hypertension: initial clinical experience. J Heart Lung Transplant 32(4):381–387
Latus H, Apitz C, Moysich A, Kerst G, Jux C, Bauer J et al (2014) Creation of a functional Potts shunt by stenting the persistent arterial duct in newborns and infants with suprasystemic pulmonary hypertension of various etiologies. J Heart Lung Transplant 33(5):542–546
Grady RM, Eghtesady P (2016) Potts shunt and pediatric pulmonary hypertension: what we have learned. Ann Thorac Surg 101(4):1539–1543
Boudjemline Y, Sizarov A, Malekzadeh-Milani S, Mirabile C, Lenoir M, Khraiche D et al (2017) Safety and feasibility of the transcatheter approach to create a reverse Potts shunt in children with idiopathic pulmonary arterial hypertension. Can J Cardiol 33(9):1188–1196
Michel-Behnke I, Akintuerk H, Marquardt I, Mueller M, Thul J, Bauer J et al (2003) Stenting of the ductus arteriosus and banding of the pulmonary arteries: basis for various surgical strategies in newborns with multiple left heart obstructive lesions. Heart 89(6):645–650
Schranz D, Michel-Behnke I, Heyer R, Vogel M, Bauer J, Valeske K et al (2010) Stent implantation of the arterial duct in newborns with a truly duct-dependent pulmonary circulation: a single-center experience with emphasis on aspects of the Interventional technique: Stent implantation of the arterial duct in newborns. J Interv Cardiol 23(6):581–588
Baruteau AE, Serraf A, Lévy M, Petit J, Bonnet D, Jais X et al (2012) Potts shunt in children with idiopathic pulmonary arterial hypertension: long-term results. Ann Thorac Surg 94(3):817–824
Baruteau AE, Belli E, Boudjemline Y, Laux D, Lévy M, Simonneau G et al (2015) Palliative Potts shunt for the treatment of children with drug-refractory pulmonary arterial hypertension: updated data from the first 24 patients. Eur J Cardiothorac Surg 47(3):e105–e110
Schranz D (2021) Reverse Potts shunt for pulmonary hypertension. J Am Coll Cardiol 78(5):478–480
Delhaas T, Koeken Y, Latus H, Apitz C, Schranz D (2018) Potts shunt to be preferred above atrial septostomy in pediatric pulmonary arterial hypertension patients: a modeling study. Front Physiol 9:1252
Capel A, Lévy M, Szezepanski I, Malekzadeh-Milani S, Vouhé P, Bonnet D (2021) Potts anastomosis in children with severe pulmonary arterial hypertension and atrial septal defect. ESC Heart Fail 8(1):326–332
Gorbachevsky SV, Shmalts AA, Barishnikova IY, Zaets SB (2017) Potts shunt in children with pulmonary arterial hypertension: institutional experience. Interact CardioVasc Thorac Surg 25(4):595–599
Bobhate P, Mohanty SR, Tailor K, Kadam S, Karande T, Bhavsar K et al (2021) Potts shunt as an effective palliation for patients with end stage pulmonary arterial hypertension. Indian Heart J 73(2):196–204
Grady RM, Canter MW, Wan F, Shmalts AA, Coleman RD, Beghetti M et al (2021) Pulmonary-to-systemic arterial shunt to treat children with severe pulmonary hypertension. J Am Coll Cardiol 78(5):468–477
Grady RM (2021) Beyond transplant: roles of atrial septostomy and Potts shunt in pediatric pulmonary hypertension. Pediatr Pulmonol 56(3):656–660
Boudjemline Y, Patel M, Malekzadeh-Milani S, Szezepanski I, Lévy M, Bonnet D (2013) Patent ductus arteriosus stenting (transcatheter Potts shunt) for palliation of suprasystemic pulmonary arterial hypertension: a case series. Circ Cardiovasc Interv. https://doi.org/10.1161/CIRCINTERVENTIONS.112.000091
de Man FS, Tu L, Handoko ML, Rain S, Ruiter G, François C et al (2012) Dysregulated renin-angiotensin-aldosterone system contributes to pulmonary arterial hypertension. Am J Respir Crit Care Med 186(8):780–789
Wensel R, Jilek C, Dorr M, Francis DP, Stadler H, Lange T et al (2009) Impaired cardiac autonomic control relates to disease severity in pulmonary hypertension. Eur Respir J 34(4):895–901
Juratsch CE, Jengo JA, Castagna J, Laks MM (1980) Experimental pulmonary hypertension produced by surgical and chemical denervation of the pulmonary vasculature. Chest 77(4):525–530
Vaillancourt M, Chia P, Sarji S, Nguyen J, Hoftman N, Ruffenach G et al (2017) Autonomic nervous system involvement in pulmonary arterial hypertension. Respir Res 18(1):1–15
Savas Bozbas S, Bozbas H, Atar A, Ulubay G, Oner Eyuboglu F (2010) Comparative effects of losartan and nifedipine therapy on exercise capacity, Doppler echocardiographic parameters and endothelin levels in patients with secondary pulmonary hypertension. Anadolu Kardiyol Derg 10:43–49
Moretti C, Grosso Marra W, D’Ascenzo F, Omedè P, Cannillo M, Libertucci D et al (2015) Beta blocker for patients with pulmonary arterial hypertension: a single center experience. Int J Cardiol 184:528–532
van Campen JSJA, de Boer K, van de Veerdonk MC, van der Bruggen CEE, Allaart CP, Raijmakers PG et al (2016) Bisoprolol in idiopathic pulmonary arterial hypertension: an explorative study. Eur Respir J 48(3):787–796
Chen SL, Zhang FF, Xu J, Xie DJ, Zhou L, Nguyen T et al (2013) Pulmonary artery denervation to treat pulmonary arterial hypertension. J Am Coll Cardiol 62(12):1092–1100
Rothman AMK, Vachiery JL, Howard LS, Mikhail GW, Lang IM, Jonas M et al (2020) Intravascular ultrasound pulmonary artery denervation to treat pulmonary arterial hypertension (TROPHY1): multicenter, early feasibility study. JACC Cardiovasc Interv 13(8):989–999
Zhang H, Yu W, Zhang J, Xie D, Gu Y, Ye P et al (2019) Pulmonary artery denervation improves hemodynamics and cardiac function in pulmonary hypertension secondary to heart failure. Pulm circ 9(2):2045894018816297
Berger RM, Beghetti M, Humpl T, Raskob GE, Ivy DD, Jing ZC et al (2012) Clinical features of paediatric pulmonary hypertension: a registry study. Lancet 379(9815):537–546
De Giovanni JV (2004) Timing, frequency, and results of catheter intervention following recruitment of major aortopulmonary collaterals in patients with pulmonary atresia and ventricular septal defect. J Interv Cardiol 17(1):47–52
Dimopoulos K, Diller GP, Opotowsky AR, D’Alto M, Gu H, Giannakoulas G et al (2018) Definition and Management of Segmental Pulmonary Hypertension. J Am Heart Assoc 7(14):e8587–4 (Jul)
Funding
Open access funding provided by Medical University of Vienna.
Author information
Authors and Affiliations
Corresponding author
Ethics declarations
Interessenkonflikt
S. Albinni, E. Kitzmüller, M. Beichl und I. Michel-Behnke geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autor/-innen keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Additional information
Redaktion
Christoph Kampmann, Mainz
Fred Zepp, Mainz

QR-Code scannen & Beitrag online lesen
Rights and permissions
Open Access Dieser Artikel wird unter der Creative Commons Namensnennung 4.0 International Lizenz veröffentlicht, welche die Nutzung, Vervielfältigung, Bearbeitung, Verbreitung und Wiedergabe in jeglichem Medium und Format erlaubt, sofern Sie den/die ursprünglichen Autor(en) und die Quelle ordnungsgemäß nennen, einen Link zur Creative Commons Lizenz beifügen und angeben, ob Änderungen vorgenommen wurden.
Die in diesem Artikel enthaltenen Bilder und sonstiges Drittmaterial unterliegen ebenfalls der genannten Creative Commons Lizenz, sofern sich aus der Abbildungslegende nichts anderes ergibt. Sofern das betreffende Material nicht unter der genannten Creative Commons Lizenz steht und die betreffende Handlung nicht nach gesetzlichen Vorschriften erlaubt ist, ist für die oben aufgeführten Weiterverwendungen des Materials die Einwilligung des jeweiligen Rechteinhabers einzuholen.
Weitere Details zur Lizenz entnehmen Sie bitte der Lizenzinformation auf http://creativecommons.org/licenses/by/4.0/deed.de.
About this article
Cite this article
Albinni, S., Kitzmüller, E., Beichl, M. et al. Interventionelle Behandlungsverfahren der pulmonalen Hypertension im Kindesalter. Monatsschr Kinderheilkd 170, 883–893 (2022). https://doi.org/10.1007/s00112-022-01583-9
Accepted:
Published:
Issue Date:
DOI: https://doi.org/10.1007/s00112-022-01583-9
Schlüsselwörter
- Rechtsherzversagen
- Reversed Potts Shunt
- Pulmonalarterielle Denervation
- Interatrialer Shunt
- Lungentransplantation