Abstract
Background
Periprosthetic joint infection remains a common and serious complication after hip arthroplasty. To improve function and patient comfort after joint removal in two-stage revision, commercially manufactured spacers for the hip joint allow retention of the anatomical joint geometry thereby limiting soft tissue contraction and allow mobilization.
Indications
Periprosthetic joint infection of the hip, septic arthritis with severe destruction of the hip cartilage and/or bone requiring arthroplasty.
Contraindications
Allergies to polymethylmethacrylate (PMMA) or antibiotics, severe hip dysplasia with insufficient cranial support, incompliant patient, large osseous defect of the acetabulum, insufficient metaphyseal/diaphyseal support of the femoral bone, resistance of the microbiological pathogen to spacer-inert antibiotic medication, inability to perform primary wound closure requiring temporary open-wound therapy.
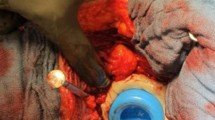
Surgical technique
Preoperative templating on radiograph; removal of joint prosthesis and thorough debridement with removal of all foreign material; trial spacer selection and insertion and trial reduction of the joint, fixing the spacer with PMMA to the proximal femur, final reduction, radiograph and stability test.
Results
Data were analyzed from patients treated between 2016 and 2021. In all, 20 patients were treated with preformed spacers and 16 with custom-made spacers. Pathogens were detected in 23 of the 36 cases (64%). Polymicrobial infections were present in 8 of 36 cases (22%). In patients who received preformed spacers, there were 6 cases of spacer-related complications (30%). Of the 36 patients (83%), 30 were reimplanted with a new implant; 3 patients died due to septic or other complications before reimplantation (8%). Average follow-up was 20.2 months after reimplantation. There were no major differences between the two groups of spacers. Patient comfort was not measured.
Zusammenfassung
Hintergrund
Periprothetische Gelenkinfektionen sind nach wie vor eine häufige und schwerwiegende Komplikation nach Hüftgelenkersatzoperationen. Um Funktion und Patientenkomfort nach der Gelenkentfernung im Rahmen einer zweizeitigen Wechseloperation zu verbessern, ermöglichen kommerziell hergestellte Spacer für das Hüftgelenk den Erhalt der anatomischen Gelenkgeometrie, begrenzen so die Weichteilkontraktion und ermöglichen eine bessere Mobilisierung.
Indikationen
Periprothetische Infektion des Hüftgelenks, septische Arthritis mit schwerer Zerstörung von Knorpel und/oder Knochen, die eine Endoprothese erfordert.
Kontraindikationen
Allergien gegen Polymethylmethacrylat (PMMA) oder Antibiotika, schwere Hüftdysplasie mit nicht ausreichender kranialer Abstützung, mangelnde Compliance des Patienten, großer knöcherner Defekt im Acetabulum, unzureichende meta-/diaphysäre Abstützung des Femurs, Resistenz des mikrobiologischen Erregers gegen antibiotische Substanzen im Spacer, fehlende Möglichkeit zum primären Wundverschluss, Notwendigkeit einer zeitweisen offenen Wundbehandlung.
Chirurgische Technik
Präoperative Schablonierung auf der Röntgenaufnahme; Entfernung der Gelenkprothese und gründliches Débridement mit Entfernung sämtlicher Fremdkörper; Auswahl und Einsetzen des Probespacers und Probereposition des Gelenks, Fixierung des definitiven Spacers mit PMMA am proximalen Femur, endgültige Reposition, Röntgenaufnahme und Stabilitätstest.
Ergebnisse
Analysiert wurden Daten von zwischen 2016 und 2021 behandelten Patienten. Insgesamt wurden 20 Patienten mit vorgefertigten und 16 mit individuell angefertigten Spacern behandelt. In 23 der 36 Fälle (64 %) wurde der Erreger der Infektion nachgewiesen. Polymikrobielle Infektionen traten in 8 von 36 Fällen (22 %) auf. Bei den Patienten, die vorgefertigte Spacer erhalten hatten, traten in 6 Fällen spacerbedingte Komplikationen auf (30 %). Von den 36 Patienten wurden 30 (83 %) mit einem neuen Implantat reimplantiert; 3 Patienten starben aufgrund von septischen oder anderen Komplikationen vor der Reimplantation (8 %). Die durchschnittliche Follow-up-Zeit betrug 20,2 Monate nach Reimplantation. Es gab keine wesentlichen Unterschiede zwischen den beiden Gruppen von Spacern. Der Patientenkomfort im gelenkfreien Intervall wurde nicht erfasst.








Similar content being viewed by others
References
Learmonth ID et al (2007) The operation of the century: total hip replacement. Lancet 370(9597):1508–1519
Premkumar A et al (2021) Projected economic burden of periprosthetic joint infection of the hip and knee in the United States. J Arthroplasty 36(5):1484–1489
Balato G et al (2019) Hip and knee section, prevention, surgical technique: proceedings of international consensus on orthopedic infections. J Arthroplasty 34(2S):S301–S307
Sigmund IK et al (2019) Complications of resection arthroplasty in two-stage revision for the treatment of periprosthetic hip joint infection. J Clin Med 8(1):2224
Wronka KS et al (2020) Extended trochanteric osteotomy: improving the access and reducing the risk in revision THA. EFORT Open Rev 5(2):104–112
Author information
Authors and Affiliations
Corresponding author
Ethics declarations
Conflict of interest
M. Jaenisch, S. Ben Amar, M. Babasiz, C. Rommelspacher, M. D. Wimmer, D. C. Wirtz and T. M. Randau declare that they have no competing interests.
For this article, no studies with human participants or animals were performed by any of the authors. All studies mentioned were in accordance with the ethical standards indicated in each case.
Additional information
Zeichner
Rüdiger Himmelhan, Mannheim
Redaktion
Maximilian Rudert, Würzburg
Authors M. Jaenisch and S. Ben Amar contributed equally as first author to this publication.

Scan QR code & read article online
Rights and permissions
About this article
Cite this article
Jaenisch, M., Ben Amar, S., Babasiz, M. et al. Commercially manufactured spacers for the treatment of periprosthetic joint infection of the hip. Oper Orthop Traumatol 35, 179–187 (2023). https://doi.org/10.1007/s00064-023-00802-0
Received:
Revised:
Accepted:
Published:
Issue Date:
DOI: https://doi.org/10.1007/s00064-023-00802-0