Summary
Case report
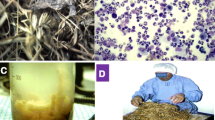
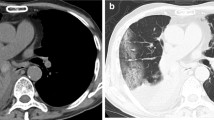
In the summer of 2007, a 49-year-old Caucasian woman (nonsmoker, receptionist) was admitted to our hospital four times with symptoms of fever, dry cough, and inspiratory crackles over the lung bases. At every admission we noted blood leukocytosis. Chest high-resolution computed tomography revealed interstitial thickening with groundglass opacities mostly on the lung bases. A few days after in-hospital antibiotic therapy, high blood leukocytosis and clinical symptoms disappeared. Lung function tests showed normal ventilation and slightly decreased lung diffusion capacity. Bronchoscopy revealed signs of diffuse vulnerable bronchial mucosa. The bronchoalveolar lavage fluid revealed lymphocytic alveolitis with a CD4+/CD8+ ratio of 10.43, an atypical finding in extrinsic allergic alveolitis (EAA). Transbronchial lung biopsy showed nonspecific focal interstitial inflammation with formation of granulomas. Available routine tests for precipitating antibodies in the serum were negative. A case history was repeatedly taken, especially regarding home and occupational environment. Information about the moist wall area in the patient’s bedroom was crucial, but did not seem to be significant to the patient before. The fungus Cladosporium sphaerospermum, one of the most common air-borne cosmopolitan Cladosporium species, was isolated from the bedroom wall. After a bedroom change and attempts at removing the moisture from the bedroom walls, the symptoms of EAA disappeared without any drug therapy and lung function normalized.
Conclusion
Acute EAA is an underdiagnosed entity requiring detailed and case oriented environmental and occupational history.
Zusammenfassung
Kasuistik
Im Sommer 2007 wurde eine 49-jährige Frau (Weiße, Nichtraucherin, Rezeptionistin) viermal wegen Fiebers, trockenen Hustens und inspiratorischen Knisterns über der Lungenbasis in unsere Klinik eingeliefert. Bei jeder Krankenhausaufnahme fanden sich erhöhte Leukozytenzahlen im Blut. Eine hochauflösende Computertomographie des Thorax ergab eine interstitielle Verdickung mit milchglasartigen Eintrübungen vorwiegend in basalen Lungenabschnitten. Einige Tage nach stationär durchgeführter antibiotischer Therapie kam es zu einem Rückgang der Leukozytenzahl und der klinischen Symptomatik. Lungenfunktiontests erbrachten eine normale Ventilation und eine geringfügig herabgesetzte Diffusionskapazität. Bronchoskopisch ergaben sich Zeichen einer diffus vulnerablen Bronchialschleimhaut. In der bronchoalveolären Lavageflüssigkeit fand sich eine lymphozytäre Alveolitis mit einem CD4+/CD8+-Verhältnis von 10,43, ein atypischer Befund bei exogen-allergischer Alveolitis (EAA). Eine transbronchial durchgeführte Lungenbiopsie zeigte eine unspezifische fokale interstitielle Entzündung mit Granulombildung. Die verfügbaren Routinetests auf präzipitierende Antikörper im Serum waren negativ. Die mehrfach erhobene Anamnese richtet sich insbesondere auf die häusliche und berufliche Umgebung. Der entscheidenden Information über feuchte Stellen an einer Wand ihres Schlafzimmers hatte die Patientin zuvor offenbar keine Bedeutung beigemessen. Der Schimmelpilz Cladosporium sphaerospermum, eine der häufigsten, ubiquitär in der Luft vorhandenen Cladosporium-Spezies, wurde aus der Schlafzimmerwand isoliert. Nach Verlegung der Schlafstätte und Beseitigung der feuchten Stellen im Schlafzimmer bildeten sich die EAA-Symptome ohne medikamentöse Therapie zurück, und die Lungenfunktion normalisierte sich.
Schlussfolgerung
Die Diagnose einer akuten EAA wird zu selten gestellt und erfordert eine ausführliche, individuelle Erhebung der Umwelt- und Berufsanamnese.
Similar content being viewed by others
Author information
Authors and Affiliations
Corresponding author
Rights and permissions
About this article
Cite this article
Marin, A., Mušič, E., Eržen, R. et al. Extrinsic allergic alveolitis from the bedroom. Allergo J 18, 438–443 (2009). https://doi.org/10.1007/BF03362132
Revised:
Accepted:
Published:
Issue Date:
DOI: https://doi.org/10.1007/BF03362132