Abstract
Background
Inappropriate feeding is a risk factor in many pathological conditions and causes direct and indirect costs. A number of inpatients are malnourished, resulting in complications and hospital stay prolongation.
Objectives
To compare, with HTA methodology, food distribution systems, i.e. “trolley service” versus “plate”.
Materials and methods
A review of the literature, analysis of organizational efficiency, a customer satisfaction survey and comparisons between systems were carried out.
Results
The “plate service” system requires less resources and a spare of time in delivering food to the patients but there remain some organizational activities and caring to patients who need help feeding. The “trolley” system is more economic (cost of a meal €6,650 versus €6,910). In the ethical-social analysis it has been shown a higher working-time availability with the “plate” system, that could be used to assist patients with their meals. Caregiving support must also be considered as a social cost. In the safety analysis, missed nursing care increased the risk of negative outcomes. The “tray” method qualitatively is considered to be better (it meets patient needs, respects patient preferences, allows variations related to changes in clinical conditions). The “cart” system allows portioning standardization, balanced meals, measuring real food intake and limiting any additions or changes.
Conclusions
There is no clear evidence indicating which system is better.
Similar content being viewed by others
Avoid common mistakes on your manuscript.
Introduzione
La condizione nutrizionale contribuisce alla qualità di vita delle persone e un’alimentazione non adeguata è considerata un fattore di rischio in numerose condizioni patologiche [1, 2]. La notevole incidenza e prevalenza delle patologie cronico-degenerative nella popolazione [3] ha stimolato, tra le iniziative finalizzate all’adozione di corrette abitudini alimentari, alcuni interventi di adattamento dei sistemi sanitari per garantire cure efficaci e continuità assistenziale. La malnutrizione inoltre è associata a incremento della mortalità e della morbilità, ad aumento della degenza e dei costi correlati [2, 4]. È dimostrato come la malnutrizione peggiori durante la degenza in ospedale in assenza di una terapia nutrizionale adeguata, tanto che la European Society for Clinical Nutrition and Metabolism (ESPEN) e l’American Society of Parenteral and Enteral Nutrition (ASPEN) raccomandano un precoce e sistematico screening nutrizionale per tutti i pazienti ospedalizzati [2].
Una certa proporzione di pazienti ospedalizzati sono considerati malnutriti [5, 6] e questa condizione risulta associata allo sviluppo di complicanze e al prolungamento della degenza [7]. La presenza di outcomes negativi conseguenti alla malnutrizione negli ospedali è in parte associabile al livello qualitativo del servizio di catering erogato [8], se si considerano gli aspetti clinici e metabolici presenti in un contesto dove l’omeostasi dell’individuo è potenzialmente a rischio [9].
Il sistema di catering ospedaliero dovrebbe diventare uno strumento di educazione promuovendo nei pazienti abitudini alimentari corrette da mantenere dopo la dimissione [8, 10, 11].
La malnutrizione è spesso presente già all’inizio del ricovero, aumenta durante la degenza, particolarmente negli anziani e nei lungodegenti, e comporta elevati costi sia diretti (correlati alla patologia) sia indiretti (problemi sociopsicologici, aumentata vulnerabilità alla malattia, ricoveri ripetuti ecc.) [12]. Il Consiglio d’Europa ha messo in evidenza che la ristorazione ospedaliera è parte integrante della terapia clinica e ha dato rinforzo all’affermazione che la corretta alimentazione rappresenta il primo e più economico strumento per il trattamento della malnutrizione.
Il concetto di malnutrizione, sul quale si basa la politica dell’Azienda Ospedaliero Universitaria (AOU) di Udine, è quello del “Council on Food and Nutrition” dell’American Medical Association. Secondo tale organismo, la malnutrizione è indicata come “uno stato di alterazione funzionale, strutturale e di sviluppo dell’organismo conseguente alla discrepanza tra fabbisogni nutrizionali specifici ed introito e/o utilizzazione dei nutrienti essenziali”.
Nell’ambito di questa definizione generale, la malnutrizione può essere considerata il risultato di una nutrizione in eccesso (obesità) o in difetto (sottonutrizione).
Nell’uso corrente il termine malnutrizione è tuttavia abitualmente impiegato nel senso di iponutrizione. Pertanto, la malnutrizione oggi è considerata “una malattia nella malattia”, in quanto in grado di condizionare significativamente la prognosi della patologia che ha contribuito a determinarla (estratto da “Procedura gestionale per la nutrizione ospedaliera” NUTR_PG_01 Versione n. 02 del 28/11/2011 Azienda Ospedaliro-Universitaria di Udine).
Contesto e risorse
All’interno dell’AOU, la valutazione del rischio di malnutrizione dei pazienti è sottostimata sia al momento dell’accertamento iniziale sia durante le diverse fasi del progetto di cura e alla dimissione. Dati aziendali raccolti nel 2010 correlati alle procedure di verifica di adesione agli standard del Joint Commission International [13] mettono in evidenza che non tutti i pazienti ricoverati sono sottoposti a screening per problemi di tipo nutrizionale al fine di ricevere una valutazione del rischio di essere malnutriti e di ottenere successivamente una consulenza da parte di uno specialista. Su 200 cartelle esaminate (settimana 6–11 dicembre 2010), è stato evidenziato che soltanto il 65,5 % dei pazienti ha ricevuto la stima del rischio di malnutrizione.
Uno studio di prevalenza [14], finalizzato a valutare lo stato nutrizionale dei pazienti ≥65 anni e a confrontarlo con gli ospiti di case di riposo, ha messo in luce che, complessivamente, il 23,8 % degli assistiti aveva un cattivo stato nutrizionale, il 48,2 % era a rischio di malnutrizione, mentre il 28 % risultava ben nutrito. Dall’analisi multivariata è emerso che le case di riposo sono protettive per il rischio o la malnutrizione (OR 0,46; IC 95 % 0,26–0,80; p=0,006) e che i pazienti con dipendenza nelle Activities of Daily Living (ADL) hanno un rischio elevato di malnutrizione (OR 8,14; IC 95 % 2,7–24,24; p=0,006).
La dimostrazione che la condizione nutrizionale negli ospedali è sottostimata deriva da uno studio precedente (2006) che valutava la frequenza con cui gli infermieri dell’AOU attivavano familiari e/o caregiver dei pazienti per essere supportati nell’alimentazione dei pazienti non autonomi nelle ADL (posizionamento del paziente, alimentazione e assistenza durante i pasti) [15]. In una survey (506 pazienti ricoverati), sono stati intercettati 56 caregiver impegnati quotidianamente in alcune attività assistenziali, compresa l’alimentazione dei pazienti. I caregiver attivati dagli infermieri dedicavano quotidianamente 48,7 minuti/die al letto dei pazienti per l’alimentazione ai pasti principali. Lo studio aveva valorizzato anche i costi economici delle famiglie (richiesta di permessi lavorativi, monetizzazione dell’assistenza) ed evidenziava la difficoltà della struttura ad assicurare l’alimentazione durante i due pasti principali a causa dell’elevato numero di pazienti ricoverati, della loro dipendenza, del ridotto tempo a disposizione e della concomitanza con altre attività (distribuzione e riordino delle stoviglie). Solo 56 pazienti su quelli che necessitavano di assistenza avevano la possibilità di essere aiutati da un caregiver; gli altri dovevano necessariamente attendere l’aiuto degli operatori di supporto e/o degli infermieri di reparto [16].
Il tempo dedicato all’alimentazione dei pazienti dipendenti nelle ADL ricoverati deve diventare un aspetto cruciale nell’organizzazione dei servizi: avere poco tempo a disposizione compromette l’alimentazione dei pazienti e aumenta il rischio di malnutrizione.
Volendo stimare l’impiego delle risorse infermieristiche/ostetriche dedicate al soddisfacimento del bisogno di alimentazione dei pazienti, possono essere indicati i seguenti interventi specifici:
-
screening nutrizionale
-
valutazione del fabbisogno alimentare e delle possibili interazioni tra trattamento terapeutico e dieta
-
stesura del piano nutrizionale
-
monitoraggio dei risultati correlati al soddisfacimento del fabbisogno
-
educazione alimentare
-
rispetto dei criteri di qualità del servizio di ristorazione.
Il personale di supporto svolge le seguenti attività applicative delle decisioni dei professionisti:
-
preparazione/sanificazione ambientale
-
igiene della persona/preparazione del paziente all’assunzione del pasto
-
distribuzione degli alimenti
-
aiuto parziale/totale all’assunzione degli alimenti per i pazienti dipendenti
-
verifica di assunzione degli alimenti
-
comfort del paziente a fine pasto.
Secondo dati del 2009, all’interno delle 40 unità operative di degenza dell’AOU (numero medio posti-letto: 23,5/struttura) risultavano impiegati circa 1089 operatori (tempi pieni equivalenti) di cui 686 dedicati all’assistenza diretta (infermieri/ostetriche) e 403 al supporto nei processi assistenziali (Tabella 1).
Nelle singole unità operative il tempo stimato, dedicato alle fasi del processo di alimentazione, risultava di 530 minuti giornalieri (pari a 8 ore e 50 minuti/12 ore, per i due pasti principali) equivalenti a 1,5 unità di personale di supporto/die (calcolato su un turno di lavoro di 6 ore/die). Nel 2009, in una comparazione tra sistema di distribuzione dei pasti “a carrello” e sistema “a vassoio” era emerso che rimaneva in carico al personale dipendente una parte di azioni di natura organizzativa (Tabella 2). In entrambi i modelli, la gestione della parte assistenziale che richiede specifiche competenze doveva essere garantita dal personale delle strutture.
Scopo del report
I sistemi di distribuzione dei pasti principaliFootnote 1 ∘ “a vassoio” (in implementazione) e “a carrello” (in uso) indicati nella letteratura di riferimento per la ristorazione ospedaliera, sono stati confrontati utilizzando la metodologia Health Technology Assessment (HTA).
L’intento è di porre in evidenza i potenziali benefici e di individuare i criteri di appropriatezza d’uso per ottimizzare il processo oggetto dello studio in un’ottica di miglioramento della qualità assistenziale.
Strategia di ricerca
-
1.
CINHAL Stringa:
(“Food Services” [Heading] AND Hospitals [Heading])
- Limits Activated: :
-
01.01.2007–11.08.2011
-
All (67)
-
Abstract available (28)
-
Linked full text (1)
-
Academic journals (55)
-
-
2.
PUBMED Stringa:
(“Food Service, Hospital/methods” [Mesh] OR “Food Service, Hospital/organization and administration” [Mesh] OR “Food Service, Hospital/standards” [Mesh]);
- Limits Activated: :
-
Clinical Trial, published in the last 5 years
-
All (7)
-
Free Full Text (1)
-
Review (0)
(“Food Service, Hospital/methods” [Mesh] OR “Food Service, Hospital/organization and administration” [Mesh] OR “Food Service, Hospital/standards” [Mesh]);
-
- Limits Activated: :
-
published in the last 5 years
-
All (154)
-
Free Full Text (15)
-
Review (4)
-
-
3.
Ricerca libera:
-
tutte le parole: hospital food services
-
una o più di queste parole: nutritional intake OR food safety OR patient satisfaction.
-
Metodi e strumenti
-
a.
È stata effettuata un’analisi della letteratura disponibile al fine di verificare le prove di efficacia relative ai modelli organizzativi indicati; sono stati ricercati elementi a supporto dell’utilizzo del modello in uso versus quello da implementare.
-
b.
Sono stati selezionati gli studi prodotti negli ultimi 5 anni; dalla ricerca non sono emersi report dedicati alla specifica tematica consultando il motore di ricerca Health Technology Assessment Engine (HTAE), in cui sono inclusi i siti citati dai manuali IHE Report: HTA on the Net: A Guide to Internet Sources of Information—Twelfth Edition (a cura di Dagmara Chojecki e Liz Dennett) e HTA 101: Introduction to Health Technology Assessment (a cura di Clifford Goodman) e i siti italiani maggiormente accreditati.
-
c.
È stata ricercata l’efficienza organizzativa attraverso una raccolta di dati riferiti al tempo-lavoro impiegato per la gestione del processo di distribuzione del cibo.
-
d.
È stata condotta una comparazione tra i modelli, relativa alle seguenti dimensioni: organizzativa, clinica, economica, etico-sociale, di sicurezza e di qualità.
-
e.
È stata realizzata un’indagine di customer satisfaction su due gruppi di pazienti di area medica e chirurgica in due ospedali che utilizzano i differenti modelli di distribuzione del pasto.
Oggetto: le tecnologie
I modelli di distribuzione degli alimenti descritti in letteratura sono prevalentemente di due tipologie [17]:
-
“a carrello”,
-
“a vassoio”.
Nel sistema di distribuzione a vassoio il pasto viene ordinato 24 ore prima e viene assemblato in un momento antecedente alla consegna utilizzando generalmente un sistema a nastro trasportatore per la costituzione dei vassoi sulla base di menu personalizzati. I vassoi sono posti all’interno di carrelli preriscaldati con un’area riservata agli alimenti freschi. L’assemblaggio del piatto caldo/freddo avviene al momento della consegna del pasto al paziente, in alcuni casi un unico vassoio risulta composto da due parti, divise da una scanalatura che consente l’inserimento in carrelli strutturati con area calda e fredda.
La procedura di distribuzione a carrello consente una maggiore flessibilità legata alla possibilità di selezionare il menu o di modificare l’ordine effettuato al punto della composizione del piatto. Il carrello preriscaldato viene assemblato in una sede di smistamento dedicata (cucina) [18]. Gli alimenti possono essere preparati qualche ora prima nella stessa sede se adeguatamente organizzata (“cook and serve”) o possono essere stati predisposti in sedi delocalizzate e ricondizionati in loco (“cook-chill” o “cook-freeze”) [6].
Le modalità di preparazione e cottura dei cibi sono “cook-chill” per entrambi i modelli. Il carrello è strutturato con aree a bassa temperatura per preservare gli alimenti freschi (frutta e verdura). In alcuni casi, per mantenere la temperatura dei cibi secondo gli standard stabiliti, i carrelli sono predisposti per essere riscaldati in reparto.
Comparazione: confronto tra i modelli
La letteratura disponibile non supporta la selezione di uno dei sistemi di distribuzione [5]. Nell’81 % degli ospedali statunitensi viene utilizzato il sistema a vassoio, nel Regno Unito il 37 % degli ospedali utilizza il sistema a carrello in base a raccomandazioni della British Association for Parenteral and Enteral Nutrition in quanto maggiormente aderente alle preferenze del paziente rispetto al modello “a vassoio”.
Secondo la letteratura [19] la distribuzione a carrello è ritenuta migliore dal punto di vista qualitativo in quanto risponde alle necessità dei pazienti, ne rispetta maggiormente le preferenze e consente le modifiche della dieta legate a variazioni delle condizioni cliniche [6, 20]. Nella distribuzione a carrello la quantità di alimenti è operatore-dipendente e l’apporto nutrizionale potrebbe essere difficilmente misurabile; nel modello a vassoio la standardizzazione della porzionatura permetterebbe di superare tale problematica.
La standardizzazione della dieta assicurata con il sistema a vassoio limita eventuali integrazioni/variazioni ma consente una personalizzazione del menu che risulta bilanciato nelle componenti nutrizionali [21].
Nel sistema a vassoio, la letteratura riporta tassi di errore del 12,9 % nella scelta del menu che può causare la duplicazione dei vassoi o la non disponibilità dell’intero pasto/paziente [18].
Dimensione organizzativa
Dal punto di vista gestionale i due modelli si differenziano in termini organizzativi in quanto la distribuzione “a carrello” necessita di ricorrere in misura maggiore al personale di reparto per diverse attività (allestimento e sanificazione della cucina, preparazione e ricondizionamento dei carrelli, porzionatura dei pasti al letto del paziente, raccolta delle stoviglie e smaltimento dei residui alimentari).
Dall’analisi delle attività comprese in entrambi i modelli, risulta evidente che il sistema a vassoio richiede un impiego minore di risorse umane, correlato alla rinuncia ad alcuni interventi nella fase di distribuzione degli alimenti (Tabella 3). Rimangono in capo al personale alcune attività organizzative e la presa in carico dei pazienti che necessitano di aiuto nell’alimentazione.
Attraverso una raccolta dati interna (un’unità di chirurgia e un’unità di medicina, rappresentative delle strutture aziendali per case-mix e qualità dell’assistenza erogata), emerge che in una settimana campione in chirurgia (Tabella 4) il tempo totale dedicato alle attività distintive fra i due modelli (escludendo l’assistenza nell’alimentazione) è di circa 63 ore settimanali, pari a 1,7 unità di operatori di supporto costantemente impiegati nelle diverse fasce orarie e in tutte le giornate della settimana (min. 1, max. 2 unità), nella sola attività di gestione e distribuzione degli alimenti. In medicina (Tabella 5) risultano impiegati operatori in numero variabile (min. 1, max. 5). Il numero massimo di dipendenti impiegati (5) corrisponde alla fase di porzionatura degli alimenti. La media di pazienti presenti a pranzo è pari a 35,8 contro i 27 della chirurgia. Il tempo totale dedicato alle attività distintive fra i due modelli (escludendo l’assistenza nell’alimentazione) è di circa 67 ore settimanali, pari a 1,8 unità di personale.
Considerando il numero medio di pasti erogati in un giorno (70 in medicina e 56 in chirurgia), sono necessari mediamente 9 minuti per distribuire un singolo pasto agli utenti ricoverati (Tabella 6).
In entrambi i reparti la durata del processo di distribuzione dei pasti (pranzo o cena), è variabile da un minimo di 2 ore e 20 minuti a un massimo di 2 ore e 40 minuti.
Il tempo misurato riguarda le attività che nel passaggio al modello “a vassoio” verrebbero risparmiate, rappresentando una risorsa da indirizzare verso altri interventi.
Il dato rilevato non si discosta dal tempo stimato nel 2009 per assicurare il processo di alimentazione (530 minuti giornalieri di interventi per i due pasti principali equivalenti a circa 9 ore giornaliere e 62 settimanali) dove emergeva un impiego di 1,7 unità di personale di supporto/settimana (Tabella 7).
Dimensione clinica
I pazienti ricoverati in degenza ordinaria risultano essere valutati all’ingresso relativamente ad alcuni aspetti, tra i quali il rischio di malnutrizione. Da tale valutazione emerge che una quota di pazienti necessita di supporto nella gestione dell’alimentazione in quanto dipendenti. Da uno studio di prevalenza effettuato in azienda nel 2010 (Tabella 8), i pazienti ricoverati dipendenti dall’assistenza per alimentarsi sulle 24 ore sono mediamente:
-
15 su 45 in chirurgia
-
14,3 su 34,6 in medicina.
In un recente studio multicentrico [22], che ha coinvolto 120 aziende ospedaliere sul territorio nazionale promosso dalla Federazione Nazionale dei Collegi IPASVI (MAP 2010—Metodo Assistenziale Professionalizzante, volto a definire il fabbisogno di infermieri e di operatori socio-sanitari basandosi sulla valutazione della complessità assistenziale del paziente ricoverato) sono state effettuate 525.998 osservazioni (190.269 in ambito chirurgico e 335.729 in area medica) con l’intento di evidenziare i minuti di assistenza necessari a soddisfare i bisogni della persona assistita in un determinato livello di complessità nelle 24 ore. Nella dimensione “dipendenza del paziente”, si è stimato che siano necessari 55 minuti/die per l’assistenza al paziente non autonomo nel soddisfacimento del bisogno di alimentarsi.
Sulla base di tali presupposti, è possibile affermare che servirebbero 825 minuti complessivi di assistenza giornaliera per supportare gli assistiti nell’alimentazione (dal preparare gli alimenti a imboccare il paziente) in chirurgia e 786 in medicina. Considerando il tempo recuperabile nel passaggio dal sistema “a carrello” al sistema “a vassoio” (574 minuti/die per la chirurgia e 589 minuti/die per la medicina per i due pasti principali), rimane un differenziale di tempo da impiegare (206 minuti per la chirurgia e 191 per la medicina) per assicurare in maniera compiuta la funzione di nutrizione ai ricoverati.
Va sottolineato peraltro che il recupero di tempo avviene nella figura dell’operatore di supporto che in base al profilo, può soddisfare il bisogno di alimentazione per i casi a bassa/media complessità, lasciando all’infermiere gli assistiti che richiedono interventi qualificati (per esempio i pazienti disfagici a rischio di ab ingestis).
Dimensione economica
La situazione economica costringe le organizzazioni sanitarie a trovare un giusto compromesso tra il contenimento dei costi e la necessità di fornire ai pazienti un servizio soddisfacente e un appropriato apporto nutrizionale [2]. Il capitolato disponibile evidenzia i costi dei due modelli organizzativi. La distribuzione “a carrello” prevede un costo unitario applicato a pranzo/cena di €6,650 per 703.169 pasti complessivi/anno rispetto al sistema “a vassoio”, dove il costo unitario è di €6,910 considerando lo stesso numero di pasti/anno. In entrambe le quote sono compresi gli oneri relativi ai costi di:
-
ristrutturazione di locali e impianti (€0,462)
-
attrezzature e macchinari, carrelli e arredi (€0,363)
-
altro eventuale costo pluriennale (€0,064).
Detraendo gli oneri dal costo del singolo pasto, emerge che nel primo modello un pasto costa €5,761 rispetto a €6,021 del sistema “a vassoio”, con un differenziale in eccesso di €0,26 nel secondo sistema, che equivale a €182.823,00/anno.
Se si considera la disponibilità di ore acquisibili attraverso l’eccesso di spesa legato al passaggio al sistema “a vassoio” (€182.823,00/anno), possono essere ottenute 12.067,52 ore lavoro/Operatore Socio Sanitario (OSS) [6,4 unità/anno] e 9.243,22 ore lavoro/infermieri (4,9 unità/anno)Footnote 2 in base ai costi di operatori di media anzianità di servizio.Footnote 3 Stante il consumo di tempo giornaliero per l’alimentazione dei pazienti dipendenti (dati MAP 2010: 55 minuti/die per paziente), l’incremento di pazienti dipendenti che potrebbero essere alimentati ogni giornoFootnote 4 corrisponde a:
-
36 assistiti, se gestiti da OSS
-
27 assistiti, se gestiti da infermieri.
Dimensione etico-sociale
L’aspetto etico-sociale riguarda in maniera generale la capacità del sistema sanitario di garantire la messa a disposizione delle competenze necessarie per specifici processi assistenziali.
Nella comparazione tra i due modelli di distribuzione dei pasti, emerge una maggiore disponibilità di tempo-lavoro nel sistema “a vassoio”, che potrebbe essere dedicato alla presa in carico della condizione nutrizionale degli assistiti. Un numero sufficiente di operatori dedicati all’assistenza permetterebbe di evitare situazioni di “cure infermieristiche perse” (missed nursing care) riportate dalla letteratura [23], ovvero di interventi “mancati” legati alla rinuncia da parte degli infermieri (quando sono presenti in quantità insufficiente in un turno di lavoro) a garantire le attività assistenziali necessarie.
A seguito di una recente valutazione interna (Mappatura delle attività assistenziali nelle aree di degenza—Direzione delle Professioni Sanitarie 2008–2009), sono state evidenziate le attività assistenziali riferite al processo di alimentazione che non sono assicurate per il totale della popolazione degente (Tabella 9); si segnala in particolare che il 40 % dei pazienti non riceve l’aiuto necessario per l’assunzione dei pasti e per 50 pazienti su 100 non viene verificata l’effettiva assunzione degli stessi.
La dimensione del costo sociale è un aspetto che va considerato stante il ricorso a caregiver misurato in Azienda in uno studio che valutava la frequenza con cui gli infermieri attivavano familiari/caregiver per supportare i pazienti non autonomi nelle diverse attività, compresa l’alimentazione.
I 56 caregiver intercettati corrispondevano a un costo sociale di €777/die (stimato sul costo orario di 1 OSS a media anzianità di servizio), che equivalgono ai costi correlati ai permessi dal lavoro che un lavoratore-dipendente di categoria equivalente potrebbe richiedere per supportare l’utente ricoverato.Footnote 5
L’implementazione di nuove modalità di ristorazione consentirebbe, attraverso l’impiego del tempo-lavoro residuo, di migliorare il grado di soddisfacimento del bisogno di alimentazione, in particolare nelle fasi di preparazione del paziente e nell’aiuto all’assunzione del pasto, attività che rientrano a pieno titolo nel profilo dell’Operatore Socio Sanitario [24].
Nella rilevazione citata, sono state oggetto di studio altre variabili assistenziali non riferite direttamente al processo di alimentazione (Tabella 10), ma descriventi aree di rilevanza clinica quali la mobilizzazione e l’igiene della persona.
Dimensione sicurezza
Nella dimensione sicurezza gli “interventi persi”, come la mancata definizione dei menu personalizzati, la delega ai caregiver relativamente al supporto/aiuto al paziente nell’assunzione dei pasti, aumentano il rischio di outcomes negativi quali:
-
errori nella composizione della dieta
-
mancato rispetto degli standard quali/quantitativi
-
non valutazione degli esiti (quota nutrizionale assunta, problemi emergenti nell’alimentazione del paziente ecc.).
Si richiama infine la relazione tra scarsa disponibilità di personale e rischio di mancata compliance alle procedure igieniche di gestione degli alimenti (applicazione delle norme HACCP—Hazard Analysis and Critical Control Points) [25, 26].
Dimensione qualitativa
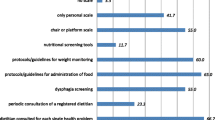
Una comparazione tratta dalla letteratura [27, 28] relativamente agli aspetti qualitativi dei due modelli viene riportata nella Tabella 11.
Dal punto di vista organizzativo la distribuzione “a carrello” permette modifiche del menu fino al momento della distribuzione, consente una maggiore interazione con lo staff assistenziale e una personalizzazione della risposta alle necessità degli utenti. Anche il supporto/aiuto del personale al paziente risulta maggiore. La presentazione dei piatti è migliore e la temperatura delle pietanze conservata [29]. La percezione dei pazienti è di ricevere un pasto simile a quello consumato a casa [30, 31].
Il sistema “a vassoio” permette una distribuzione rapida, un controllo effettivo delle porzioni ma l’interazione tra il personale e il degente è minima, con scarsa presa in carico del bisogno e carente personalizzazione del piatto, le temperature non sono sempre conservate, lo scarto alimentare è maggiore e la soddisfazione dei pazienti è ridotta.
Per valutare la qualità percepita da parte degli utenti, è stata effettuata una rilevazione di customer satisfaction intervistando i pazienti di due ospedali che utilizzano i differenti modelli di ristorazione (reparti di medicina e chirurgia dell’AOU di Udine per la distribuzione “a carrello” e dell’Ospedale di San Daniele del Friuli (OSD) per la distribuzione “a vassoio”).
Su un totale di 269 pazienti (144 in AOU e 125 in OSD) intervistati, è emerso che l’alimentazione da vassoio è più gradita. Gli items che hanno ottenuto un maggiore grado di accordo (scala Likert da 1–per nulla d’accordo a 4–molto d’accordo) sono stati:
-
diversificazione del menu (73 % OSD vs 67 % AOU)
-
soddisfazione rispetto alla portata (81 % OSD vs 69 % AOU)
-
rispetto degli orari di distribuzione (72 % OSD vs 60 % AOU)
-
adeguatezza delle porzioni rispetto alle aspettative (71 % OSD e AOU)
-
temperatura ottimale del cibo (74 % OSD vs 53 % AOU)
-
cottura adeguata (74 % OSD vs 68 % AOU)
-
servizio adeguato dal punto di vista igienico (89 % OSD vs 69 % AOU)
-
soddisfazione per l’insieme del pasto odierno (81 % OSD vs 60 % AOU).
Tali dati, difformi da quanto indicato dalla letteratura, vanno letti considerando che l’OSD predispone i pasti nella cucina interna all’ospedale e che, secondo i pazienti, questo permette una personalizzazione maggiore dei menu.
Non sono state indagate variabili relative al tempo assistenziale che il personale dedica per l’alimentazione ai pazienti ricoverati e dipendenti, tuttavia gli assistiti hanno dichiarato che il personale presta molta attenzione alle loro esigenze (riscaldamento dei piatti, modifica del menu in caso di variazione delle condizioni dei pazienti).
Limiti
Le comparazioni tra i modelli sono difficilmente generalizzabili ad altre realtà ospedaliere se si considerano:
-
gli elementi qualitativi ritenuti prioritari in un’azienda accreditata all’eccellenza
-
la particolare attenzione della struttura nel valorizzare le specifiche competenze del personale.
Un ulteriore limite da considerare è che l’analisi ha valutato l’efficacia di processo e non la possibile correlazione tra il modello organizzativo impiegato per la ristorazione in ambito ospedaliero e il livello di nutrizione garantito ai pazienti ricoverati in termini di esito assistenziale atteso.
I dati considerati all’interno dello studio sono di prevalenza e pertanto assumono un valore parziale nella descrizione dei fenomeni osservati (tempo-lavoro impiegato per le attività di ristorazione e percezione degli utenti sulla qualità del servizio).
L’impatto degli aspetti strutturali (dislocazione dei padiglioni nell’area ospedaliera, percorsi interni) non incide sull’analisi dei modelli in quanto le comparazioni effettuate riguardano esclusivamente variabili interne alle strutture operative.
Lo studio di percezione rispetto al gradimento del servizio di ristorazione ha considerato due modelli che non risultano del tutto confrontabili. Il modello “a vassoio” implementato nell’Ospedale di San Daniele prevede una preparazione degli alimenti differente dallo standard (cucina interna e preparazione istantanea) che potrebbe influenzare di molto il livello di soddisfazione rispetto al cibo assunto.
Conclusioni
Il processo di ristorazione con modello “a vassoio” non richiede lo sviluppo di competenze aggiuntive, ma unicamente una variazione dei piani di attività con rinuncia a una quota delle stesse,Footnote 6 il che non rappresenta una perdita di valore professionale o di know-how non recuperabile qualora l’azienda intendesse reinvestire nel modello in uso.
Quanto emerso dalla revisione della letteratura depone per un gradimento maggiore da parte dei pazienti degli alimenti forniti dal sistema “a carrello”; al momento attuale non sono disponibili elementi tali da indicare il sistema che garantisce una migliore condizione nutrizionale negli assistiti. La comparazione economica risulta a favore del sistema “a carrello”. Il vantaggio più consistente dell’adozione del sistema “a vassoio” riguarda il tempo-lavoro recuperabile per i processi che oggi non vedono un adeguato investimento quali le “cure perse” citate dalla letteratura che si concretizzano con maggiore frequenza negli ospedali quando le risorse umane sono scarsamente disponibili o difficilmente utilizzabili (maggiore flessibilità contrattuale, ricorso a istituti, quali Legge 104, permessi studio, tutela della maternità ecc). L’organico subisce flessioni nel medio-lungo periodo a causa del turnover del personale, per le modifiche organizzative e le variazioni della dotazione di personale (staffing) che portano a contrazione del personale con necessità di dare priorità alle attività rilevanti o che aumentano i livelli di rischio dei pazienti di sviluppare esiti negativi (cadute, lesioni da decubito, failure to rescue,Footnote 7 malnutrizione, infezioni).
I dati di tempo-lavoro recuperabile andrebbero verificati nel lungo periodo e andrebbe altresì misurata l’effettiva quota di pazienti semidipendenti e totalmente dipendenti per meglio definire l’effettivo consumo di risorse e riorganizzare al meglio le attività.
Notes
Pranzo e cena; esclusi colazione/merenda/pasto in cestino per degenza diurna.
182.823,00 (disponibilità economica)/15,15 (costo orario OSS) = 12.067,52 (ore disponibili)/1.872 (ore lavoro annuali ricavate da 36 ore settimanali × 52 settimane) = 6,44 (numero OSS disponibili/anno). 182.823,00 (disponibilità economica)/19,78 (costo orario INF) = 9.243,22 (ore disponibili)/1872 (ore lavoro annuali ricavate da 36 ore settimanali × 52 settimane) = 4,9 (numero INF disponibili/anno).
OSS anzianità media: €15,15/ora (11,06+4,09 oneri c/ente); Infermiere anzianità media: €19,78/ora (14,44+5,34 oneri c/ente).
12.067,52 (ore OSS disponibili) × 60 (minuti) = 72.405,12 (minuti disponibili)/55 (minuti richiesti per alimentare un paziente dipendente) = 13.164 (pazienti alimentati in totale)/365 = 36,06 (pazienti alimentati/die da OSS). 9.243,22 (ore INF disponibili) × 60 (minuti) = 55.4593,20 (minuti disponibili)/55 (minuti richiesti per alimentare un paziente dipendente) = 10.083 (pazienti alimentati in totale)/365 = 27,62 (pazienti alimentati/die da INF).
56 (caregiver intercettati in 1 gg) × 55 (minuti per alimentazione paziente) = 3080 (minuti/die)/60 = 51,33 (ore/die) × 15,15 (costo orario OSS con anzianità media) = 777,64 (€/die).
(1) Allestimento cucina/stoviglie, (2) Preparazione carrello—compreso collegamento rete elettrica ove previsto, (3) Porzionatura piatti compresa consegna pasto a letto/poltrona/sala pranzo, (4) Rientro in cucina-pulizia carrello-ricondizionamento, (5) Raccolta/smaltimento avanzi alimenti—trasporto e smaltimento rifiuti—lavaggio stoviglie.
Tra gli indicatori della sicurezza del paziente, il “failure to rescue” fa riferimento all’efficacia nel curare tempestivamente un paziente con una complicanza versus la possibilità di prevenire tale complicanza.
Bibliografia
Elia M. Nutrition, hospital food and in-hospital mortality. Clin Nutr. 2009;28:481–3.
Thibault R, Chikhi M, Clerc MA, et al.. Assessment of food intake in hospitalised patients: a 10-year comparative study of a prospective hospital survey. Clin Nutr. 2011;30:289–96.
Nieuwenhuizen WF, Weenen H, Rigby P, Hetherington MM. Older adults and patients in need of nutritional support: review of current treatment options and factors influencing nutritional intake. Clin Nutr. 2010;29:160–9.
Harrop A. Poor nutritional standards in our hospitals. Br J Community Nurs. 2009;14:446–7.
Hiesmayr M, Schindler K, Pernicka E, et al.. Decreased food intake is a risk factor for mortality in hospitalised patients: the NutritionDay survey 2006. Clin Nutr. 2009;28:484–91.
Edwards JS, Hartwell HJ. Hospital food service: a comparative analysis of systems and introducing the ‘Steamplicity’ concept. J Hum Nutr Diet. 2006;19:421–30.
Dupertuis YM, Kossovsky MP, Kyle UG, et al.. Food intake in 1707 hospitalised patients: a prospective comprehensive hospital survey. Clin Nutr. 2003;22:115–23.
Donini LM, Castellaneta E, De Guglielmi S, et al.. Improvement in the quality of the catering service of a rehabilitation hospital. Clin Nutr. 2008;27:105–14.
Barton AD, Beigg CL, Macdonald IA, Allison SP. High food wastage and low nutritional intakes in hospital patients. Clin Nutr. 2000;19:445–9.
Cereda E, Pedrolli C. Way of delivering food in hospital to improve nutrition. Clin Nutr. 2009;28:105.
Iff S, Leuenberger M, Rösch S, et al.. Meeting the nutritional requirements of hospitalized patients: an interdisciplinary approach to hospital catering. Clin Nutr. 2008;27:800–5.
Pedrolli C, Cereda E. Facing hospital malnutrition: when will we understand that a precious ally lies in our catering service leading Chef? Clin Nutr. 2008;27:479–80.
Joint Commission International. Gli standard joint commission international per l’accreditamento degli ospedali. 4a Ed. Manuale in vigore dal 1∘ gennaio 2011. Milano: Progea; 2010.
Palese A, Carlesso N. The eating behaviours of elderly institutionalized demented patients: assessment instruments and caring strategies. Assist Inferm Ric. 2006;25:227–32.
Xia C, McCutcheon H. Mealtimes in hospital—who does what? J Clin Nurs. 2006;15:1221–7.
Quattrin R, Artico P, Farneti F, et al.. Study on the impact of caregivers in an Italian high specialisation hospital: presence, costs and nurse’s perception. Scand J Caring Sci. 2009;23:328–33.
Hartwell H, Edwards JSA. A preliminary assessment of two hospital food service systems using parameters of food safety and consumer opinion. J R Soc Promot Health. 2001;121:236–42.
Hickson M, Fearnley L, Thomas J, Evans S. Does a new steam meal catering system meet patient requirements in hospital? J Hum Nutr Diet. 2007;20:476–85.
Hartwell HJ, Edwards JSA. A comparative analysis of ‘plated’ and ‘bulk trolley’ hospital food service systems. Food Serv Technol. 2003;3:133–42.
Demário RL, Sousa AA, Salles RK. Hospital food: perceptions of patients in a public hospital with a proposal of humanized care. Cienc Saude Colet. 2010;5(Suppl 1):1275–8.
Dickinson A, Welch C, Ager L. No longer hungry in hospital: improving the hospital mealtime experience for older people through action research. J Clin Nurs. 2008;17:1492–502.
Rocco MJ, Papetti A. Evaluation of the complexity of nursing care in internal medicine using two different methods. Ital J Med. 2012;6:27–32.
Kalisch BJ. Missed nursing care: a qualitative study. J Nurs Care Qual. 2006;21:306–13.
Conferenza permanente per i rapporti tra lo Stato, le Regioni e le Province Autonome di Trento e di Bolzano. Provvedimento del 22 febbraio 2001.
Angelillo IF, Nunzia MAV, Greco RM, Rito D. HACCP and food hygiene in hospitals: knowledge, attitudes, and practices of food services staff in Calabria, Italy. Infect Control Hosp Epidemiol. 2001;22:363–9.
Lund BM, O’Brien SJ. Microbiological safety of food in hospitals and other healthcare settings. J Hosp Infect. 2009;73:109–20.
Hartwell HJ, Edwards JS, Beavis J. Plate versus bulk trolley food service in a hospital: comparison of patients’ satisfaction. Nutrition. 2007;23:211–8.
O’Hara PA, Harper DW, Kangas M, et al.. Taste, temperature, and presentation predict satisfaction with foodservices in a Canadian continuing-care hospital. J Am Diet Assoc. 1997;97:401–5.
González Molero I, Olveira Fuster G, Liébana MI, et al.. Influence of temperature on food intake in hospitalized patients. Nutr Hosp. 2008;23:54–9.
Firenze A, Morici M, Calamus G, et al.. Evaluation of customer satisfaction with the hospital catering system in the city of Palermo (Italy). Ig Sanita Pubbl. 2009;65:29–39.
Haapala I, Hodge A, McNeill G, et al.. Improving the quality of meals eaten or prepared outside the home. Public Health Nutr. 2011;14:191–2.
Ringraziamenti
Il lavoro, non supportato da finanziamenti, è frutto di un percorso di formazione dedicato all’approccio dei problemi organizzativi attraverso l’adozione della metodologia HTA.
Conflitto di interesse
Gli autori non hanno conflitti di interesse da dichiarare.
Author information
Authors and Affiliations
Corresponding author
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution License which permits any use, distribution, and reproduction in any medium, provided the original author(s) and the source are credited.
About this article
Cite this article
Salmaso, D., Mesaglio, M., Comuzzi, C. et al. Analisi del modello organizzativo di ristorazione: valutazione di impatto attraverso l’Health Technology Assessment (HTA) nell’Azienda Ospedaliero Universitaria (AOU) di Udine. G Ital Health Technol Assess 6, 35–47 (2013). https://doi.org/10.1007/s40269-013-0004-2
Published:
Issue Date:
DOI: https://doi.org/10.1007/s40269-013-0004-2