Abstract:
Introduction: The symptomatic uncomplicated diverticular disease (SUDD) is often difficult to treat and guidelines only provide few evidence-based treatment options.
Method: For the German-wide survey, a questionnaire was sent to 13790 physicians. It contained questions concerning the status of medical care for patients with diverticula and queried their individual option in regards to current treatment options and challenges for the daily medical routine.
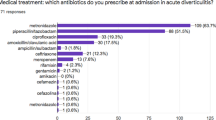
Results: In total, 526 questionnaires were sent back for analysis. The biggest challenge for doctors handling patients with chronic diverticular disease (SUDD) is to make the correct diagnosis (17%) and the distinction to the irritable bowel syndrome (22%). Despite the high abundance of SUDD pathology, only 6% of the medical practitioners feel themselves sufficiently informed about it. The support for general practitioners by medical specialists (gastroenterologists) is limited: In the case of a SUDD or a diverticulitis diagnosis, the physicians sometimes receive an acute therapy plan (27%), but rarely get recommendations for diverticulitis pre- and post-care (11% and 18%), or assisting information for patient education (4%). For primary prophylaxis for persons with asymptomatic diverticula, practitioners give nutrition (41%) and life style (37%) recommendations, as well as probiotics (18%). After an acute diverticulitis, 42% recommend life style and nutrition modifications and 26% the intake of probiotics. For the treatment of SUDD symptoms, they advise mostly life style and nutrition modifications (45%) and probiotics (30%). About 60% of the doctors are satisfied with the efficacy of probiotics. Another 15% stated that they have not yet used them to treat SUDD. The main reasons for it seem to be the lack of reimbursability for probiotics (31%), the poor adherence of patients to therapy (20%) due to the slow onset of positive effects, and the difficulty of finding an evidence-based probiotic (16%).
Conclusion: In the daily medical routine the correct diagnosing of SUDD is a major challenge and supporting information by medical specialist is scarce. Physicians frequently choose life style and nutrition recommendations and the use of probiotics as treatment options. The majority of the general practitioners is thereby satisfied with the efficacy of probiotics for patients with chronic diverticular disease, even though the choice of an evidence-based probiotic is an obstacle.
Zusammenfassung
Hintergrund: Die symptomatische unkomplizierte Divertikelkrankheit (SUDD) ist die häufigste Form der Divertikelkrankheit. Zur Therapie gibt es in den Leitlinien wenige evidenzbasierte Empfehlungen.
Methode: Im Rahmen einer deutschlandweiten Erhebung wurden 13.790 niedergelassene Ärztinnen und Ärzte (Allgemeinmedizin, Innere Medizin) zur Divertikelkrankheit befragt. Die Schwerpunkte lagen auf dem therapeutischen Management der Patienten und den persönlichen Erfahrungen mit den vorhandenen Therapieoptionen.
Ergebnisse: Insgesamt beteiligten sich 526 Ärztinnen und Ärzte an der Umfrage. Die größte Herausforderung bei der SUDD sehen die Ärzte in der konkreten Diagnosestellung (17%) und der Abgrenzung zum Reizdarmsyndrom (22%). Nur 6% fühlen sich über das Krankheitsbild ausreichend informiert. Von den Fachärzten erhalten die Hausärzte bei einem SUDD- oder Divertikulitis-Befund in 27% einen Therapieplan zur akuten Behandlung, in 11% bzw. 18% Empfehlungen zur Vor- oder Nachsorge bei Divertikulitis und in 4% Informationen zur Patientenaufklärung. Zur Primärprophylaxe bei Personen mit asymptomatischen Divertikeln empfehlen 41% der Hausärzte Ernährungsmaßnahmen, 37% Lebensstilanpassungen und 18% Probiotika. Nach einer akuten Divertikulitis empfehlen 42% Lebensstil- und Ernährungsmaßnahmen und 26% Probiotika. Bei der Behandlung von SUDD-Beschwerden setzen 45% der Hausärzte auf Lebensstil- und Ernährungsempfehlungen und 30% auf Probiotika. Mit der Wirkung von Probiotika sind 60% der Ärzte zufrieden, weitere 15% gaben an, damit noch keine Erfahrungen bei der Divertikelkrankheit zu haben. Die Gründe hierfür liegen vor allem in der fehlenden Erstattungsfähigkeit (31%), einer geringen Therapieadhärenz (20%) aufgrund des langsamen Wirkeintritts und der Schwierigkeit, ein geeignetes evidenzbasiertes Probiotikum auszuwählen (16%).
Schlussfolgerung: Im Praxisalltag ist die konkrete Diagnosestellung einer SUDD für die Ärzte eine große Herausforderung, die fachärztliche Unterstützung ist gering. Zur Behandlung werden häufig Lebensstil- und Ernährungsempfehlungen sowie Probiotika eingesetzt. Die Mehrzahl der Ärzte ist mit der Wirkung von Probiotika bei der chronischen Divertikelkrankheit zufrieden, auch wenn die Wahl eines evidenzbasierten Probiotikum eine Hürde darstellt.
Schlüsselwörter: Divertikelkrankheit, Divertikulitis, SUDD, Probiotika, Behandlung
Eingereicht am 24.06.2022 - Revision akzeptiert am 04.10.2022







Similar content being viewed by others
Literatur
Peery, AF et al. Colonic diverticula are not associated with an increased risk of colorectal adenomas. Am J Gastroenterol 2015;110(12):1694-1697
Leifeld L, Germer CT, Böhm S, et al; Deutsche Gesellschaft für Ultraschall in der Medizin (DEGUM); Deutsche Gesellschaft für Ernährungsmedizin e. V. (DGEM); Deutsche Gesellschaft für Koloproktologie e. V. (DGK); Deutsche Gesellschaft für Neurogastroenterologie und Motilität (DGNM); Deutsche Gesellschaft für Pathologie e. V. (DGP)/Bundesverband Deutscher Pathologen e. V. (BDP); Deutsche Röntgengesellschaft e. V. (DRG); Deutsche Morbus Crohn/Colitis ulcerosa Vereinigung (DCCV) e. V.; Kollaborateure. S3-Leitlinie Divertikelkrankheit/Divertikulitis - Gemeinsame Leitlinie der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV). Z Gastroenterol 2022;60(4):613-688
Elisei W, Tursi A. Recent advances in the treatment of colonic diverticular disease and prevention of acute diverticulitis. Ann Gastroenterol 2016;29(1):24-32
Spiegel BM, Reid MW, Bolus R, et al. Development and validation of a disease-targeted quality of life instrument for chronic diverticular disease: the DV-QOL. Qual Life Res 2015;24(1):163-179.
De Bastiani R, Sanna G, Bertolusso L, et al. General practitioners' management of symptomatic uncomplicated diverticular disease of the colon by using rifaximin, a non-adsorbable antibiotic. Eur Rev Med Pharmacol Sci 2021;25(1):423-430
Tursi A, Franceschi M, Elisei W, Picchio M, Mario FD, Brandimarte G. The natural history of symptomatic uncomplicated diverticular disease: a long-term follow-up study. Ann Gastroenterol 2021;34(2):208-213
Lammert F, Lynen Jansen P, Lerch MM. Weissbuch Gastroenterologie 2020/2021. DeGruyter, Berlin 2019
Kruis W, Leifeld L. Kolondivertikel und Divertikulitis. Dtsch Med Wochenschr 2022;147(3):119-131
Reddy VB, Longo WE. The burden of diverticular disease on patients and healthcare systems. Gastroenterol Hepatol (NY) 2013;9(1):21-27
Madisch A, Labenz C, Hollenz M, Gross M, Labenz J. Therapeutic management of irritable bowel syndrome in the family doctor's practice - probiotics and phytotherapeutics are often used successfully. MMW Fortschr Med 2020;162(Suppl 5):7-13
Cremon C, Bellacosa L, Barbaro MR, Cogliandro RF, Stanghellini V, Barbara G. Diagnostic challenges of symptomatic uncomplicated diverticular disease. Minerva Gastroenterol Dietol 2017;63(2):119-129
Tursi A, Scarpignato C, Strate LL, et al. Colonic diverticular disease. Nat Rev Dis Primers 2020;6(1):20
Strate LL, Morris AM. Epidemiology, pathophysiology, and treatment of diverticulitis. Gastroenterology 2019;156(5):1282-1298.e1
Alamo RZ, Quigley EMM. Irritable bowel syndrome and colonic diverticular disease: overlapping symptoms and overlapping therapeutic approaches. Curr Opin Gastroenterol 2019;35(1):27-33
Tursi A, Scarpignato C. Symptomatic uncomplicated diverticular disease: chronic abdominal pain in diverticulosis is not enough to make the diagnosis. Clin Gastroenterol Hepatol 2018;16(12):2001-2002
Strate LL, Liu YL, Syngal S, Aldoori WH, Giovannucci EL. Nut, corn, and popcorn consumption and the incidence of diverticular disease. JAMA 2008;300(8):907-914
Barbara G, Scaioli E, Barbaro MR, et al. Gut microbiota, metabolome and immune signatures in patients with uncomplicated diverticular disease. Gut 2017;66(7):1252-1261
Ticinesi A, Nouvenne A, Corrente V, Tana C, Di Mario F, Meschi T. Diverticular disease: a gut microbiota perspective. J Gastrointestin Liver Dis 20191;28(3):327-337
Piccioni A, Franza L, Brigida M, et al. Gut microbiota and acute diverticulitis: role of probiotics in management of this delicate pathophysiological balance. J Pers Med 2021;11(4):298
Järbrink-Sehgal ME, Andreasson A, Talley NJ, Agréus L, Song JY, Schmidt PT. Symptomatic diverticulosis is characterized by loose stools. Clin Gastroenterol Hepatol 2016;14(12):1763-1770.e1
Yadav YS, Eslick GD, Talley NJ. Review article: irritable bowel syndrome: natural history, bowel habit stability and overlap with other gastrointestinal disorders. Aliment Pharmacol Ther 2021;54 Suppl 1:S24-S32
Häuser W, Marschall U, Layer P, Grobe T. The prevalence, comorbidity, management and costs of irritable bowel syndrome. Dtsch Arztebl Int 2019;116(27-28):463-470
Chabok A, Påhlman L, Hjern F, Haapaniemi S, Smedh K; AVOD Study Group. Randomized clinical trial of antibiotics in acute uncomplicated diverticulitis. Br J Surg 2012;99(4):532-539
Cohen E, Fuller G, Bolus R, et al. Increased risk for irritable bowel syndrome after acute diverticulitis. Clin Gastroenterol Hepatol 2013;11(12):1614-1619
Ferrario C, Taverniti V, Milani C, et al. Modulation of fecal Clostridiales bacteria and butyrate by probiotic intervention with Lactobacillus paracasei DG varies among healthy adults. J Nutr 2014;144(11):1787-96. Erratum in: J Nutr 2015;145(4):839
Dimidi E, Christodoulides S, Fragkos KC, Scott SM, Whelan K. The effect of probiotics on functional constipation in adults: a systematic review and meta-analysis of randomized controlled trials. Am J Clin Nutr 2014;100(4):1075-1084
Tursi A, Brandimarte G, Elisei W, et al. Randomised clinical trial: mesalazine and/or probiotics in maintaining remission of symptomatic uncomplicated diverticular disease - a double-blind, randomised, placebo-controlled study. Aliment Pharmacol Ther 2013;38(7):741-751
Lahner E, Bellisario C, Hassan C, Zullo A, Esposito G, Annibale B. Probiotics in the treatment of diverticular disease. A systematic review. J Gastrointestin Liver Dis 2016;25(1):79-86
McFarland LV, Evans CT, Goldstein EJC. Strain-specificity and disease-specificity of probiotic efficacy: a systematic Rreview and meta-analysis. Front Med (Lausanne) 2018;5:124
Sniffen JC, McFarland LV, Evans CT, Goldstein EJC. Choosing an appropriate probiotic product for your patient: an evidence-based practical guide. PLoS One 2018;13(12):e0209205
Marlicz W, Skonieczna-Żydecka K, Krynicka P, Łoniewski I, Rydzewska G. Probiotics in irritable bowel syndrome - is the quest for the right strain over? Rapid review of existing guidelines and recommendations. Prz Gastroenterol 2021;16(4):369-382
Turco F, Andreozzi P, Palumbo I, et al. Bacterial stimuli activate nitric oxide colonic mucosal production in diverticular disease. Protective effects of L. casei DG® (Lactobacillus paracasei CNCM I-1572). United European Gastroenterol J 2017;5(5):715-724
Mourelle M, Casellas F, Guarner F, et al. Induction of nitric oxide synthase in colonic smooth muscle from patients with toxic megacolon. Gastroenterology 1995;109(5):1497-1502
Zia JK, Barney P, Cain KC, Jarrett ME, Heitkemper MM. A comprehensive self-management irritable bowel syndrome program produces sustainable changes in behavior after 1 year. Clin Gastroenterol Hepatol 2016;14(2):212-219.e92
Desroches S, Lapointe A, Ratté S, Gravel K, Légaré F, Turcotte S. Interventions to enhance adherence to dietary advice for preventing and managing chronic diseases in adults. Cochrane Database Syst Rev 2013;(2):CD008722
Author information
Authors and Affiliations
Corresponding author
Ethics declarations
Prof. Dr. med. Dr. rer. biol. hum. Manfred Gross hat Vortragshonorare von Microbiotica erhalten. Dr. med. Udo E. Beckenbauer erklärt, dass kein Interessenkonflikt besteht.
Die Studie wurde unterstützt von der Microbiotica GmbH, Inning am Ammersee.
Supplementary Information
Rights and permissions
About this article
Cite this article
Gross, M., Beckenbauer, U., Bruder, L. et al. Divertikelkrankheit: Patientenmanagement in hausärztlichen Praxen in Deutschland. MMW - Fortschritte der Medizin 164 (Suppl 8), 16–26 (2022). https://doi.org/10.1007/s15006-022-2072-8
Published:
Issue Date:
DOI: https://doi.org/10.1007/s15006-022-2072-8