Summary
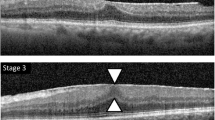
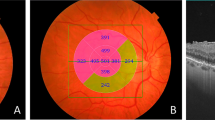
BACKGROUND: The aim of this study was to clarify, whether clinical outcomes correlate in time course with morphological changes as assessed by high definition spectral optical coherence tomography (SD-OCT). MATERIAL AND METHODS: This retrospective study included 20 eyes of 18 patients with epiretinal membrane (ERM), who underwent 23 gauge pars plana vitrectomy, including removal of ERM and internal limiting membrane, in KH Hietzing between January and June 2010. At each follow-up, before surgery, 1 week, 1 and 6 months after surgery, best corrected distance and near visual acuity (DVA, NVA) and SD-OCT measurements were taken. The SD-OCT scans were analyzed with regard to central retinal thickness (CRT) and graded parameters of inner/outer retinal layer integrity and foveal contour. The extent of patients, disturbance by metamorphopsia was additionally graded before and 6 months after surgery. RESULTS: There was a mean increase in distance visual acuity from 0.31 ± 0.2 Snellen to 0.64 ± 0.2 Snellen (P = 0.001) and a mean reduction of CRT from 426.8 µm ± 69.4 µm to 367.9 µm ± 68.4 µm (P = 0.02). Morphologically, foveal contour reformed in 50 % of cases within 1 week after surgery (P = 0.02). Recoveries of IS/OS integrity and DVA proceeded slower, reaching significance at 1 month postoperatively, whereas a strong correlation with reduction of CRT was found 6 months postoperatively. There was no significant correlation between foveal contour, NVA or extent of metamorphopsia with functional improvement. CONCLUSIONS: Besides the preoperative VA, the integrity of IS/OS layer was identified as relevant factor for visual improvement after surgery. Neither the morphologic changes nor visual outcome correlated to subjectively perceived metamorphopsia.
Zusammenfassung
HINTERGRUND: Ziel der vorliegenden Studie war es zu klären, ob die mittels hochauflösender optischer Kohärenztomographie (OCT) erfassten morphologischen Veränderungen bei PatientInnen mit epiretinaler Fibrose (ERF) mit den funktionellen Veränderungen im zeitlichen Verlauf korrelieren. MATERIAL UND METHODE: In dieser retrospektiven Studie wurden konsekutiv alle makulachirurgischen Eingriffe an PatientInnen mit ERF, die im KH Hietzing von Jänner bis Juni 2010 durchgeführt wurden, hinsichtlich postoperativen Veränderungen in Nah- und Fernvisus (Snellen), OCT und subjektiven Sehbefinden analysiert. Alle Eingriffe, gegebenenfalls mit Katarakt-Operation kombiniert, wurden mittels 23 gauge pars plana Vitrektomie, Färbung mit Brilliant blue, Membranpeeling und Delamination der Membrana limitans interna (ILM) durchgeführt. Nahvisus, Fernvisus, subjektive Metamorphopsien und zentrale Netzhautdicke (CRT) im OCT wurden präoperativ, 1 Woche, 1 Monat und 6 Monate postoperativ verglichen. RESULTATE: Bei den insgesamt 20 Augen von 18 PatientInnen zeigten sich 6 Monate postoperativ ein signifikanter Fernvisusanstieg von 0,31 ± 0,2 Snellen auf 0,64 ± 0,2 Snellen (P = 0,001) und eine signifikante Abnahme der zentralen Netzhautdicke von 426,8 µm ± 69,4 µm auf 367,9 µm ± 68,4 µm (P = 0,02). Im zeitlichen Verlauf kam es zu einem signifikanten Fernvisusanstieg und einer CRT-Abnahme erst ab 1 Monat postoperativ. Die präoperativ fehlende foveale Depression bildete sich in 50 % der Augen bereits nach 1 Woche aus (P = 0,02). Die Morphologie der IS/OS Junction im OCT korrelierte sowohl präoperativ als auch postoperativ mit dem Fernvisus (P = 0,01) und präoperativ mit der CRT (P = 0,04). Als prognostisch nicht signifikante Faktoren zeigten sich der Nahvisus, die foveale Depression und die subjektiven Metamorphopsien. SCHLUSSFOLGERUNG: Der postoperative Verlauf wird signifikant von dem präoperativen Visus und den IS/OS-Junction Veränderungen im OCT beeinflusst. Die relevanten morphologischen und funktionellen Ergebnisse korrelieren jedoch nicht mit dem Empfinden der subjektiven Metamorphopsien.
Similar content being viewed by others
Literatur
Appiah AP, Hirose T: Secondary causes of premacular fibrosis. Ophthalmology. 1989;96(3):389–92
Lobes LA, Jr., Burton TC: The incidence of macular pucker after retinal detachment surgery. Am J Ophthalmol. 1978;85(1):72–7
Wiznia RA: Posterior vitreous detachment and idiopathic preretinal macular gliosis. Am J Ophthalmol. 1986;102(2):196–8
Mentens R, Stalmans P: Comparison of postoperative comfort in 20 gauge versus 23 gauge pars plana vitrectomy. Bull Soc Belge Ophtalmol. 2009;(311):5–10
Sisk RA, Murray TG: Combined phacoemulsification and sutureless 23-gauge pars plana vitrectomy for complex vitreoretinal diseases. Br J Ophthalmol, 94(8):1028–32
Nagpal M, Wartikar S, Nagpal K: Comparison of clinical outcomes and wound dynamics of sclerotomy ports of 20, 25, and 23 gauge vitrectomy. Retina. 2009;29(2):225–31
Wimpissinger B, Kellner L, Brannath W, Krepler K, Stolba U, Mihalics C, Binder S: 23-Gauge versus 20-gauge system for pars plana vitrectomy: a prospective randomised clinical trial. Br J Ophthalmol. 2008;92(11):1483–7
Hikichi T, Matsumoto N, Ohtsuka H, Higuchi M, Matsushita T, Ariga H, Kosaka S, Matsushita R: Comparison of one-year outcomes between 23- and 20-gauge vitrectomy for preretinal membrane. Am J Ophthalmol. 2009;147(4):639–43 e631
Schadlu R, Tehrani S, Shah GK, Prasad AG: Long-term follow-up results of ilm peeling during vitrectomy surgery for premacular fibrosis. Retina. 2008;28(6):853–7
Schumann RG, Gandorfer A, Eibl KH, Henrich PB, Kampik A, Haritoglou C: Sequential epiretinal membrane removal with internal limiting membrane peeling in brilliant blue G-assisted macular surgery. Br J Ophthalmol, 94(10):1369–72
Wirbelauer C, Haberle H, Pham DT: [Clinical experience with brilliant blue G staining of the retinal surface]. Klin Monbl Augenheilkd, 228(1):62–5
Falkner-Radler CI, Glittenberg C, Hagen S, Benesch T, Binder S: Spectral-domain optical coherence tomography for monitoring epiretinal membrane surgery. Ophthalmology, 117(4):798–805
Michalewski J, Michalewska Z, Cisiecki S, Nawrocki J: Morphologically functional correlations of macular pathology connected with epiretinal membrane formation in spectral optical coherence tomography (SOCT). Graefes Arch Clin Exp Ophthalmol. 2007;245(11):1623–31
Sayegh RG, Georgopoulos M, Geitzenauer W, Simader C, Kiss C, Schmidt-Erfurth U: High-resolution optical coherence tomography after surgery for vitreomacular traction: a 2-year follow-up. Ophthalmology, 117(10):2010–7, 2017 e2011–2
Suh MH, Seo JM, Park KH, Yu HG: Associations between macular findings by optical coherence tomography and visual outcomes after epiretinal membrane removal. Am J Ophthalmol. 2009;147(3):473–80 e473
Vecsei-Marlovits PV, Irsigler P, Weingessel B: Inner segment/Outer segment junction as prognostic factor in macular surgery. Spektrum der Augenheilkunde. 2010;24(6):311–5
Berrod JP, Poirson A: [Which epiretinal membranes should be operated?]. J Fr Ophtalmol. 2008;31(2):192–9
Mitamura Y, Hirano K, Baba T, Yamamoto S: Correlation of visual recovery with presence of photoreceptor inner/outer segment junction in optical coherence images after epiretinal membrane surgery. Br J Ophthalmol. 2009;93(2):171–5
Author information
Authors and Affiliations
Corresponding author
Rights and permissions
About this article
Cite this article
Prinz, A., Weingessel, B., Irsigler, P. et al. Morphologische und funktionelle Veränderungen nach Makulachirurgie bei epiretinaler Fibrose. Spektrum Augenheilkd. 26, 7–10 (2012). https://doi.org/10.1007/s00717-011-0058-5
Received:
Accepted:
Issue Date:
DOI: https://doi.org/10.1007/s00717-011-0058-5