Abstract
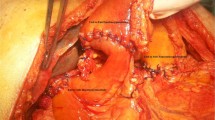
In pylorus-preserving pancreatoduodenectomy, it has been traditional to perform the duodenojejunostomy distal to the biliojejunal and pancreatojejunal anastomoses. In 11 patients, we performed a new type of reconstruction: the cut end of the duodenum was anastomosed to the fourth portion of the duodenum or to the jejunum, which was shifted retrocolically, then the pancreas and the choledochus were anastomosed to the distal jejunum. In this Billroth I type of reconstruction, regulation of the pH in the duodenum and proximal jejunum and enzymatic digestion of diet in the small intestine contents are thought to be maintained more physiologically than after the former Billroth II type reconstruction, because food or gastric juice passing through the pylorus immediately stimulates the duodenum and the proximal jejunum to release various gut hormones such as secretin, cholecystokinin, somatostatin, gastric inhibitory peptide, etc., resulting in prompt mixing of the food with the pancreatic juice and bile. The postoperative course of the patients was uneventful. They gained weight to the preoperative level within 12 months. No marginal ulcer has developed in these patients.
Résumé
Dans la duodénopancréatectomie céphalique avec conservation du pylore, l'anastomose duodénojéjunale se fait habituellement en aval des anastomoses biliojéjunales et pancréaticojéjunales. Nous avons pratiqué un nouveau type de montage: le bout libre du duodénum était placé en position rétrocolique, puis le pancréas et le cholédoque étaient anastomosés au jéjunum distal. Dans cette reconstruction du type Billroth I, on pense que le pH dans le duodénum et le jéjunum proximal, et l'action enzymatique sur le contenu de l'intestin grêle sont plus physiologiques que dans le montage du type Billroth II, puisque les aliments et/ou le suc gastrique, en franchissant le pylore, stimulent le duodénum et le jéjunum proximal et provoquent la sécrétion d'hormones telles que la sécrétine, la cholécystokinine, la somatostaline, la peptide inhibitrice gastrique et autres, ce qui détermine un mixage immédiat des aliments avec le jus pancréatique et la bile. L'évolution postopératoire des patients dans cette série était favorable. Tous ont repris leur poids préopératoire en moins de 12 mois. Il n'y a pas eu d'ulcère peptique.
Resumen
En la pancreatoduodenectomía con preservación del píloro ha sido tradicional realizar la duodenoyeyunostomía distal a las anastomosis bilioyeyunal y pancreatoyeyunal. Hemos realizado un tipo diferente de reconstruction en 11 pacientes: el extremo seccionado del duodeno es anastomosado a la cuarta portión del duodeno o al yeyuno, movilizado éste a una posición retrocólica, en forma similar a como se hace una reconstrucción Billroth I después de gastrectomía parcial, y luego el páncreas y el colédoco son anastomosados al yeyuno distal. Se piensa que en esta reconstruction del tipo Billroth I la regulación del pH en el duodeno y en el yeyuno proximal y la digestión enzimática del contenido dietético en el intestino delgado pueden ser mantenidos en forma más fisiológica que después de una reconstrucción de tipo Billroth II, puesto que los alimentos o el jugo gástrico, al pasar por el duodeno, estimulan la production duodenal y yeyunal de varias hormonas intestinales, tales como secretina, colecistocinina, somatostatina, péptido inhibitorio gástrico, etc., dando como resultado la pronta mezcla de los alimentos con el jugo pancreático y la bilis. La evolutión postoperatoria de todos los pacientes estuvo libre de complicaciones; ganaron peso hasta llegar a su nivel preoperatorio dentro de un período de 12 meses. No se ha desarrollado úlcera marginal en ninguno de los casos.
Similar content being viewed by others
References
Akwari, O.E., Itani, K.M.F., Coleman, R.E., Meyers, W.C.: Pylorus preserving pancreatoduodenectomy: A clinical and physiological appraisal. Abstracts of The First World Congress of Hepato-, Pancreatico-Biliary Surgery, Nobin, editor, Lund, Sweden, 1986, p. 166
Traverso, L.W., Longmire, Jr., W.P.: Preservation of the pylorus in pancreaticoduodenectomy. Surg. Gynecol. Obstet.146:959, 1978
Newman, K.D., Braash, J.W., Rossi, R.L., O'Campo-Gonzales, S.: Pyloric and gastric preservation with pancreatoduodenectomy. Am. J. Surg.145:152, 1983
Braash, J.W., Rossi, R.L., Watkins, Jr., E., Deziel, D.J., Winter, P.P.: Pyloric and gastric preserving pancreatic resection. Experiences with 87 patients. Ann. Surg.204:411, 1986
Bloom, S.R., Polak, J.M.: Gut hormone overview. In Gut Hormones, S.R. Bloom, editor, Edinburgh, Churchill Livingstone, 1978, pp. 3–18
Flautner, L., Tihanyl, T., Szécsény, A.: Pancreatogastrostomy: An ideal complement to pancreatic head resection with preservation of the pylorus in the treatment of chronic pancreatitis. Am. J. Surg.150:608, 1985
Warshaw, A.L., Torchiana, D.L.: Delayed gastric emptying after pylorus-preserving pancreaticoduodenectomy. Surg. Gynecol. Obstet.160:1, 1985
Gebhardt, C., Gall, F.P., Rosh, W., Schackert, H.K.: Anastomosenulkus nach Whipplescher Operation mit Magenerhaltung. Zentralbl. Chir.107:952, 1982
Traverso, L.W., Longmire, W.P.: Preservation of the pylorus in pancreaticoduodenectomy. A follow-up evaluation. Ann. Surg.192:306, 1980
Pearlman, N.W., Stiegmann, G.V., Ahnen, D.J., Schultz, A.L., Fink, L.M.: Acid and gastrin levels following pyloric-preserving pancreaticoduodenectomy. Arch. Surg.121:661, 1986
Kim, H.C.: Experimental and clinical studies on exocrine and endocrine gastric functions following pancreatoduodenectomy with preservation of the stomach. Arch. Jpn. Chir.55:314, 1986
Braasch, J.W., Gongliang, J., Rossi, R.L.: Pancreatoduodenectomy with preservation of the pylorus. World J. Surg.8:900, 1984
Grace, P.A., Pitt, H.A., Tompkins, R.K., DenBesten, L., Longmire, Jr., W.P.: Decreased morbidity and mortality after pancreatoduodenectomy. Am. J. Surg.151:141, 1986
Author information
Authors and Affiliations
Rights and permissions
About this article
Cite this article
Suzuki, T., Imamura, M., Kajiwara, T. et al. A new method of reconstruction after pylorus-preserving pancreatoduodenectomy. World J. Surg. 12, 645–650 (1988). https://doi.org/10.1007/BF01655874
Issue Date:
DOI: https://doi.org/10.1007/BF01655874